内科



慶友銀座クリニックの内科外来は、耳鼻咽喉科外来の併設として東銀座及び築地地区のビジネスマンの方々の為に、専門の内科医師により10年間診療を行ってきました。
この実績により、東銀座及び築地のビジネスクリニックとして内科全般の診療を本格的にスタートします。今後は、内科外来の枠を拡大していく予定です。
予約不要で、即受診可能です。。どうぞお気軽に受診してください。また連携医療機関で、最新の検査(MRI・CT・超音波エコー)の予約を当院から取ることが可能です。
より専門的な治療が必要な場合や、詳しい検査が必要な場合は、連携している専門医療機関へご紹介します。
参)理事長大場俊彦監修 (株)日立ソリューションズ提供 ビジネスマンの健康管理術
| 水曜日 (午後部) |
一般内科 糖尿病内科 睡眠時無呼吸 |
| 木曜日 (午前部) |
一般内科 呼吸器内科:せき 腹痛 睡眠時無呼吸 |
| 風邪・インフルエンザ | せき | 高血圧 | 糖尿病 |
| 腹痛 | 頭痛 | 不眠 | 睡眠時無呼吸 |
| 呼吸器内科 | 循環器内科 | 脳神経内科 | 膠原病 |
| 腰痛 | 疲労 | 検査の異常値 | 産業医学 |
| 禁煙外来 | 口臭 | 麻疹・風疹 | めまい |
| 肺癌 | 新型コロナ | 胸痛 | 脂質異常症 |
| 内科(耳鼻科領域) | 口腔の性病 | 肥満症 | 貧血 |
| 咳喘息 | 慢性腎臓病 | 急性腎障害 | パーキンソン |
| 多系統萎縮 | 脳卒中 | 亜鉛欠乏症 | 期外収縮 |
| WPW症候群 | 中枢性無呼吸 | 先端巨大症 | 緑内障 |
| 漢方内科 | 逆流性食道炎 | DPT | 肝炎 |
| 狂犬病 | 日本脳炎 | ダニ媒介脳炎 | 腸チフス |
| 髄膜炎 | ポリオ | 黄熱病 | RSウイルス |
| 高山病 | いびき検査 | 美容注射 | ビタミン |
慶友銀座クリニックでは、風邪とインフルエンザの診療に対し、のどの状態を把握することが大切なので、まず耳鼻咽喉科が主となり診断し、気管支炎や肺炎を起こしている可能性がある場合は、内科と連携して治療を行っています。複数の科のベテラン医師達が相談しながら診察するのが当院の特徴です。
詳しくはこちら
原因
風邪(かぜ・感冒)とは、医学的にはかぜ症候群ともいいます。疫学的には、全ての年齢層に発症して、健康な人の大半が罹患する疾患です。鼻やのど・口腔咽喉頭(上気道領域)の粘膜にバイ菌(微生物)が付着して感染して起こります。なので、のどを特殊な光源を使って的確に観察できる耳鼻咽喉科が風邪に強いというのは理由があります。時として、この感染からくる炎症が気管・気管支・肺にまで波及して、重篤な気管支炎や肺炎を起こしてしまうことがあり、この場合は内科医及び耳鼻咽喉科でも気管食道医による治療が必要となります。慶友銀座クリニックでは、耳鼻咽喉科医と内科医が、一人の患者様を前に相談しながら連携することで、耳鼻咽喉科の担当である上気道と内科医の担当である下気道を診察することで、適切な治療が行えるようにしております。
風邪を起こすバイ菌の8割から9割がウィルスで、残りは細菌や肺炎マイコプラズマや肺炎クラミドフィラやクラミジアなどのウィルス以外による感染です。この原因のウィルスの数は200種類以上あると考えられ、どのウィルスが原因で起こったかを特定することはとても難しいです。新型コロナウィルスによる感染でも、PCR検査をやってわかるかどうか、少しでも変異しているとよくわからない、もしかしたら他のコロナウィルスを検知したかもしれないという状況です。同じウィルスでも(今回のコロナウィルスでも)、何個かの形が有り(今回の新型コロナでは武漢・欧米型など)、年々変異すると考えられています。一度感染して免疫ができても、ウイルスのタイプが膨大にあり、ウィルス自体が少しずつ環境に合いながら変異していくため、繰返し感染してしまいます。インフルエンザを起こしてしまうインフルエンザウィルスは、この風邪をおこすものとは違い、症状が重篤度が違うので別のものと考えていいと思います。
【風邪(かぜ症候群)の原因ウイルス】
| 種類 | 主な特徴 |
| ライノウィルス Rhino-Virus |
Picorna-virus科 大人の風邪の30~50%の原因です。Rhinoとは鼻のことです。 鼻かぜウィルスとも呼ばれています。春・秋に多い。 ライノウィルスの血清型は数百以上あると言われており、そのためこのウィルスによる風邪を全て防ぐワクチンの開発は絶望的と考えられています。 |
| コロナウィルス Corona-Virus |
日常的に人間に感染するとされるコロナウィルスは4種(HCoV-229E/OC43/NL63/HKU1)です。 風邪症候群の原因としてはライノウィルスの次に多く(10~15%)、主に冬に流行のピークがみられ、軽症がほとんどですが、高熱を引き起こすこともあります。 しかし、急性呼吸器疾患であるコロナウィルスを原因とする重症急性呼吸器症候群コロナウイルスSARS(SARS-CoV) 中東呼吸器症候群コロナウイルスMERS(MERS-CoV) 新型コロナウィルスCOVID-19(SARS-CoV2)は、致死性があります。 |
| RSウイルス RS-Virus |
2歳までにほとんどの乳幼児が感染し、ひどくなると気管支炎や肺炎を起こすこともあります。 特徴としては、痰が詰まったゼイゼイする咳、ゼーゼーのどが鳴る音(喘鳴)、発熱、細気管支炎になり数時間で重症化することがあります。 9月頃より流行し初春まで続くとされてきましたが、近年夏より流行が始まるようになりました。非常に感染力が強く、何度も感染を繰り返します。保育園や幼稚園などの施設内感染に注意が必要です。 |
| パラインフルエンザウイルス HPI-Virus |
子供の感染は、大人に比べて重症になりやすいです。秋と春から夏に流行します。子供における下気道炎(肺炎・気管支炎・細気管支炎)の原因となるウィルスとしては、RSウィルスに次いで多いです。一生の間に何度も感染するといわれています。 |
| アデノウィルス Adeno-Virus |
呼吸器・目・腸・泌尿器などに感染します。血清型は51(特に1から8型)に分類にされます。 多くの型があり、一生の間に何度も感染するといわれています。 呼吸器の感染症は、鼻炎・咽頭炎・扁桃炎をおこし、せきやクループ、気管支炎、肺炎をおこすことがあります。 咽頭結膜炎はプール熱と呼ばれて夏に多く発生します。学校保健安全法上の学校感染症のひとつです。流行性角結膜炎もおこし、学校保健安全法上の学校感染症のひとつです。胃腸炎も乳幼児に多く、出血性膀胱炎をおこし、血尿をおこすこともあります。 |
| エンテロウィルス Entero-Virus |
手足口病やヘルパンギーナ、流行性胸痛症・ポリオをひきおこします。夏に流行し、風邪症状の他にも下痢をおこしたりします。 |
【風邪とインフルエンザの違い】
| 風邪(かぜ症候群) | インフルエンザ influenza | |
| 主症状 | 微熱~熱 鼻水/ くしゃみ/ 咳 のどの痛み 全身症状弱く、重症化少ない |
高熱(38~39℃) 頭痛 筋肉痛・関節痛 全身症状強く、重症化しやすい |
| 発病 | ゆるやか | 急激に発症 |
| 病原体 | ウイルスの原因が8割 ライノウィルスやコロナウィルス 変異しやすい 一生に何度もかかる |
インフルエンザウィルス A型 B型 C型 流行性はA型・B型 |
| ワクチン | なし(変異しやすいので製造が難しい) | あり(毎年接種) |
| 潜伏期間 | 2-3日 | 1-7日間 |
| 治療 | 対症療法 | 抗インフルエンザ薬 対症療法 |
咳せき/・咳嗽がいそう Coughは一般的な症状であり、日々多くの方が咳を主訴に医療機関を受診しています。その多くは急性上気道炎(所謂風邪)を中心とした急性期感染症が多くを占めますが、原因は実に様々です。
【原因】
| 感染症 | 病原性を持った微生物が体内に侵入し炎症によって咳が発生します。炎症の強い箇所に応じて咽頭炎、喉頭炎、気管支炎、肺炎、副鼻腔炎等の病名になる事が一般的ですが、これらの臓器は繋がっているため複数個所で炎症を起こしている事もあります。 インフルエンザを含め風邪の原因の多くはウイルスで、多による感染くの場合は自然治癒や対症療法の効果が期待出来ますが、細菌感染症の場合は抗菌薬が必要になるケースがあります。またインフルエンザウイルスを始めとした一部の病原体は感染力が強いため、こういった特定の感染症が流行した際は十分に注意する必要があります。自覚症状が数か月に渡って続く場合は、肺結核等特殊な病原体による感染も考えられますので、胸部の画像撮影が必要になる場合が多くなります。 |
| 悪性腫瘍 | いわゆる癌に該当します。肺癌だけで無く、他の臓器からの転移や浸潤が原因の場合もあります。高齢、喫煙等の危険因子があり、咳が長く続く場合は胸部の画像撮影が必要になります。 |
| アレルギー | 空気の通り道である気道は外部環境の影響を非常に受けやすい器官です。アレルゲン(花粉やハウスダスト等)や粉塵が気道を刺激し、既存のアレルギー症状が強い場合はそれにより炎症が起こり、そして咳が出ます。炎症が強く気道が狭くなる病気では気管支喘息が有名ですが、咳が主症状の咳喘息やアトピー咳嗽といった病気も少なくなくありません。 |
| その他 | 心臓病、胃液の逆流、過剰なストレス等の原因があり、専門的な検査を必要とする病気も存在します。また喫煙は気道の炎症を起こし、咳や痰を増やすと共に、慢性閉塞性肺疾患(COPD)と呼ばれる病気の原因にもなります。 |
原因によって治療方法が変わってきますが、診断が綺麗に付かない、中々薬が効いてくれないケースもあり、専門施設や他診療科との連携が必要になる事もあります。このような場合は、当院連携の総合病院を始めとした高次医療機関(大きな病院)に紹介を致します。
【血圧】
人間が生きていく為には、酸素や栄養を含む血液が必要です。血液を全身に送り届けるポンプの役割を果たす臓器が心臓であり、全身に張り巡らされる血管を通じ絶えず血液は循環しております。血圧は、血管を通る血液により生み出される圧力であり、心臓の拍動や血管の弾力で上がったり下がったりを繰り返しています。
【高血圧】
心臓が収縮し、血液が一気に全身に向かって押し出される時の収縮期血圧(所謂上の血圧)と、心臓が血液を送り終わって全身から還ってきた血液を溜めている時の拡張期血圧(所謂下の血圧)が基準値に比べ高い場合を、高血圧症と診断します。高血圧症が疑われる目安は、収縮血圧が140mmHgあるいは拡張期血圧が90mmHg以上となります。血圧は常に変動しており、条件を整えて複数回測定して記録する必要があります。
睡眠時無呼吸症候群との関連があると考えられています。
【高血圧の種類】
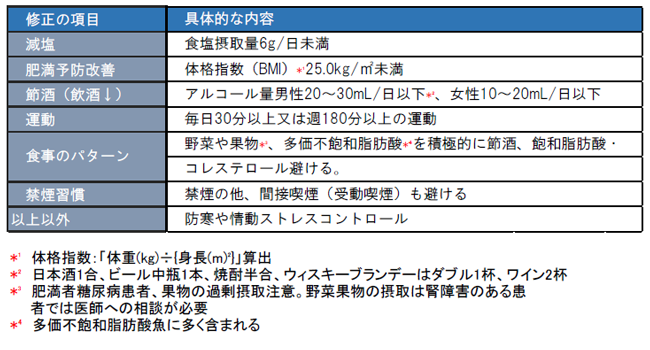
高血圧症の大半を占めている本態性高血圧症は、塩分過多・運動不足・喫煙・ストレス等の生活習慣が主な原因となります。他にはホルモン分泌異常や腎臓血管の異常により起こる2次性高血圧があります。
【症状】
自覚症状がない事が多いですが、頭痛・気持ちの不快感・眩暈などから発見される場合があります。症状が無くても、高血圧が続く事で血管に負担がかかり、脳卒中や心臓病、腎不全と言った命に関わる病気を引き起こす原因となります。
【治療】
2次性高血圧症の場合は原因となる病気の治療を行います。本態性高血圧は生活習慣の改善が大切になりますが、不十分な場合は薬物での血圧管理治療が必要になります。血圧手帳等でしっかり血圧を記録し、血圧の動きをしっかり把握する事が血圧管理の大きなポイントになります。
表1:血圧区分
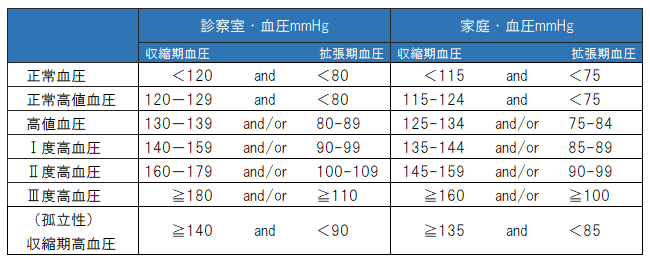
表2:降圧目標
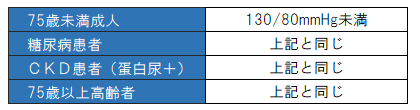
表3:生活習慣の取り組み
自覚症状の有無を問わず、睡眠時無呼吸症候群 (Sleep Apnea Syndrome SAS)は、就寝時に呼吸が止まる病気です。症状はいびきが主です。AHI(無呼吸低呼吸指数)≧ 5のものを睡眠呼吸障害(Sleep Disordered Breathing SDB)といいます。そのうち閉塞性呼吸イベントが優位ものを閉塞性睡眠時無呼吸(Obstructive Sleep Apnea OSA)といいます。中枢性呼吸イベントが優位のものを中枢性睡眠時無呼吸(Central Sleep Apnea CSA)といいます。
詳しくはこちら
【中枢性睡眠時無呼吸】
閉塞性睡眠時無呼吸との違いは咽喉頭の所謂上気道の物理的な閉塞によって起こるものでは無く、何らかの理由によって呼吸を制御する化学受容体と呼吸中枢の連絡が不安定になる事で発生します。心不全の患者さんの多く見られます。
心不全になる原因は様々ですが、心臓は全身の循環を担う重要な臓器であり全身に様々影響をもたらします。健常人と異なり、血流の不安定・呼吸パターンの変化・自律神経の交感神経優位の亢進といった事が起こります。これらは睡眠中の呼吸制御を行う受容体と中枢の伝達バランスが崩れ、呼吸が停止する瞬間が出来てしまいます。
米国の調査では、比較的高齢の男性に多く、前述した心不全がある場合には20~40%程度とのことです。閉塞性睡眠時無呼吸と合併もしくは類似した経過を辿るケースもあります。自覚症状として、日中の眠気や倦怠感があります。
診断はポリソムノグラフィーPSGを行い、呼吸がどの程度の頻度で停止するかを評価し、重症度判定をします。併せて心不全の有無や程度をレントゲンXP・心電図・超音波エコー、各種血液検査・必要時脳MRIを行い判断します。
治療は心不全の治療をしっかり行う必要があります。降圧・心保護・脈泊の調整を中心に行い、場合によりカテーテル治療を行う場合もあります。CPAP治療は呼吸の安定化に加えて、心臓のポンプ機能である駆出率を改善する可能性があります。
参考文献
1)循環器領域における睡眠時無呼吸障害の診断・治療に関するガイドライン:Guidelines for Diagnosis and Treatment of Sleep Disordered Breathing in Cardiovascular Disease(JCS 2010)
2). Sin DD, Fitzgerald F, Parker JD, et al. Am J Respir Crit Care Med 1999; 160: 1101-6.
3)Javaheri S, Parker TJ, Liming JD, et al. Circulation 1998; 97: 2154-9.
4)Wang H, Parker JD, Newton GE, et al. J Am Coll Cardiol 2007; 49: 1625-31.
5) Minoguchi K, Adachi M. Hypertens Res 2007; 30: 1007-8.
糖尿病とは体内のインスリンの作り方や使い方に問題が起きて、摂取した食物エネルギーを正常に代謝できなくなる病態です。初期の段階では自覚症状が全くないことが多く、症状が現れるとしても非常にゆっくりで少しずつ現れます。
【糖尿病の主な症状】
1、疲労感。
2,感染症にかかりやすい。皮膚の傷が治りにくい。
3、強い空腹感やのどの渇き。
【糖尿病になりやすい方】
1,太りすぎの方。
2,血縁に糖尿病の患者がいる方。
3,ドカ食い(1回の食事で大量に食べる)、間食、深夜の食事が多い方。
4,無糖ではない清涼飲料水を頻繁に飲む方。
5,著しい運動不足の方
【糖尿病の検査】
血糖値やヘモグロビンA1cを血液検査することが必要です。
【糖尿病が引き起こす合併症とは?】
糖尿病は、神経、目、腎臓等に様々な障害を起こすことが知られています。糖尿病は動脈硬化の原因となり、心臓病や脳卒中を引き起こします。特に、食後の高血糖が動脈硬化を進行させることが知られています。
ドカ食い(1回の食事で大量に食べる)、間食、深夜の食事を避け、有酸素運動を行うことで糖尿病の発症を遅らせることができますが、食事や運動を心掛けるだけでは血糖値のコントロールが困難な方もいます。医師から薬物治療を勧められても、定期的に通院できず検査や薬物治療なしで放置していると、心疾患、脳血管疾患のリスクが上昇したり、肺炎等の感染症が治りにくくなったり、重症化しやすくなったりします。現在では高血糖のタイプにより様々な内服薬が選択できるようになっています。
糖尿病の血縁者(両親、兄弟、お子さん)がいる方、以前健診で糖尿病の疑いを指摘されたことがあるものの医療機関に受診できていない方、以前糖尿病の治療をうけていたが、仕事の都合や転居などで数か月以上受診していない方、最近疲れやすくやたらのどが渇く等の症状がある方、業務上外食が多く、極端な運動不足である方(タクシー運転手さん等)は、血液検査をお勧めいたします。
私達が自覚しやすい症状ですが、人それぞれに痛みの程度や表現が違うことがありますので、注意が必要です。腹痛をきたす疾患は放置しておいても治癒するもの(軽症)から、内科的な処置を必要とするもの(中等度)や外科的に手術等の処置を必要とするもの(重症)まで様々です。腹痛のある部位や痛みの性質(ずっと持続的に痛むのか、または時々痛むのか、食事や飲酒等で悪化するかどうか、鈍い痛みか、作業を中断するような激しい強い痛みか)によって考えられる原因は多岐にわたります。
腹痛の原因にはおおくの病気が隠れています。正確な診断には診療所を受診して、適切なる診断・処置・投薬を受けたほうがいいでしょう。
【一次性頭痛】
慢性的な頭痛であり、緊張型頭痛・片頭痛・群発頭痛・その他の三叉神経・自律神経性頭痛が代表的な頭痛の種類です。
1、緊張型頭痛
2、片頭痛
3、群発頭痛
一次性頭痛の大半を占める緊張型頭痛と片頭痛は合併することも珍しくはありません。
両者は対処法や治療法が異なるために、頭痛ダイアリーなどを用いて、自分の頭痛経過を記録し、医師と相談していただくのが適切です。以下にご自分でもできる予防や対処法を示しますので参考になさってください。
●片頭痛の予防法:
①人混みや睡眠不足、太陽の光や気圧の関係、たばこや香水等の強いにおい等、どのような環境が重なったときに片頭痛が起きるが記録しておきましょう。
②寝不足、寝過ぎ、疲労、空腹などの体へのストレスが蓄積されると片頭痛の引き金になることがあります。
③チョコレート、チーズ、赤ワイン等を摂取し、片頭痛が誘発される場合には、取りすぎには気を付けましょう。
●片頭痛の対処法:
①保冷剤をタオルにくるむなどして、痛いところを冷やすと血管が収縮し痛みが軽減します。逆に入浴等で体を温めたり、マッサージなどは血管を拡張させるので頭痛が悪化することがあるため、注意してください。
③誘発因子をさけるため、できるだけ、静かで暗い場所で横になりましょう。
【二次性頭痛】
頭蓋内に限らず、頭痛の原因となる何らかの疾患があって発生する頭痛です。
主に、頭頸部の外傷や血管障害による頭痛、風邪や髄膜炎など炎症に伴う頭痛、頭蓋骨、頸、眼、耳、鼻、副鼻腔、歯、口あるいはその他の顔面や頭蓋の構成組織の障害に起因する頭痛あるいは顔面痛などが挙げられます。
「突然の頭痛」や「今まで経験したことのない頭痛」や「いつもと様子が異なる頭痛」、「頻度と程度が増していく頭痛」、「神経脱落症状を有する頭痛」等の場合は、二次性頭痛を疑い、精査することが必要です。専門の医療機関への受診をお勧めします。
【呼吸器内科?】
生きていくため必要なガス交換を行う器官です。空気の通り道(気道)と、血液のガス交換(酸素と二酸化炭素)を行う肺からできています。気道は鼻、喉の声帯までを上気道、声帯から肺までを下気道と呼びます。呼吸器内科は下気道を中心に診察する科であり、咳は外来受診の大きな症状です。
【どんな症状で受診する?】
圧倒的に多い症状が咳。他に息切れ、喘鳴(ヒューヒュー)、痰絡み、喀血、胸痛等があります。 自覚症状が全く無く、健康診断の胸部レントゲンや肺機能検査の結果で精密検査が必要です。
【どんな病気があるか?】
気道を介し外界と直接通じ、肺は血流の豊富な臓器であり、いろいろな病気が存在します。
・感染症:風邪は急性上気道炎と呼ばれます。炎症が下気道や肺を中心に起こっている場合は気管支炎・細気管支炎や肺炎になります。
・アレルギー:気管支喘息や過敏性肺炎、薬剤性肺炎等アレルギーが原因となるケースがあります。
・癌:日本人の癌の中でも肺癌は非常に多く、毎年多くの方が亡くなっています。
・生活習慣や環境による病気:喫煙は慢性閉塞性肺疾患(COPD)の原因で、アスベストや粉塵の長期間吸入は塵肺や癌の発生原因になります。睡眠時無呼吸もみます(中枢性・閉塞性・混合性)
【どんな治療をする?】
病気によって治療法は様々であり、抗生物質・ステロイド薬を用いた内服治療の他、吸入療法や重症の慢性閉塞性肺疾患等の場合には在宅酸素療法を行います。生活習慣も大切であり、喫煙は呼吸器病の大きな原因となるため禁煙治療も有効です。治療が難しい病気も少なくなく、基幹病院との連携が重要です。
※呼吸器内科医とは?
昔々から、医療行為は様々な手法により発展しました。遺跡や文献より覗き見る事ができます。呼吸器病学は歴史が浅く、1970年代胸部のCTでの画像診断が普及する迄は多くの疾患概念がまだ定まっていませんでした。今でも原因不明で難治性の病態も多いです。間質性肺炎は良性疾患と呼ばれますが、癌と同等かそれ以上に予後の厳しい病気と言われます。これらの診断の中核を担う胸部CT画像も読影には経験や訓練を要します。専門家の放射線診断医でも苦慮することが多いです。また内科学で、消化器科・循環器科・呼吸器科は3大科といわれますが、呼吸器科の専門医の数はこれら診療科の数分の一程度で少子高齢化による需要供給を考慮すると、数は圧倒的に不足しています。呼吸器内科の特性として基幹病院の多くは肺癌の患者さんが多く、抗癌剤化学療法が中心となる他、内視鏡治療やカテーテル等の手技を活用したいまどきの治療が殆ど無く地味な印象があるかもしれません。しかし、対象疾患は感染・悪性腫瘍・免疫異常・環境疾患と守備範囲はかなり広く、急性期~慢性期~終末期迄、全体を見て診療計画を立てていく視点が身につきます。
呼吸器質問コーナー
質問1 夜間及び早朝に咳がでます。原因治と療法はなんですか?
答え1
早朝において『ヒューヒュー』や『ゼーゼー』といった音を伴う場合はまず喘息を疑います。気管支が、ダニやホコリやカビやペットのフケ、煙や冷気等の刺激に過敏に反応してしまい、気管が狭くなってしまい、咳や痰やゼーゼーやヒューヒューや息苦しい等が症状としてでます。喘息の炎症は、夜間及び早朝において悪化しやすいです。喘息は子供の頃の病気といわれますが、大人や、高齢になってから発症する方もかなりいます。治療はまず吸入ステロイド薬がファーストであり、抗アレルギー薬や気管支拡張薬を併用することがあります。毎日の適切な治療を続けることにより、発作がなくなって、健康人のような生活が送れます。音の無い乾いた咳のみが続く場合、喘息の1つの型の咳喘息です。この病気と喘息との違いは、咳喘息は『ゼーゼー・ヒューヒュー、息苦しさ』といった症状が特になく、咳が唯一の症状です。治療に対して、喘息と同じように吸入ステロイド薬が使われます。咳喘息の約30%が喘息に移行するので、定期的な治療が必要となります。仰向けに寝て、咳と痰が出るような場合、後鼻漏Post Nasal Dripが原因の可能性があります。仰向けに寝てしまうと、たれ込む後鼻漏が刺激となり、咳・痰を引き起こします。抗アレルギー薬や、マクロライド系の細菌を退治するお薬、去痰剤などが治療に使われます。当院耳鼻咽喉科は後鼻漏を専門に扱っています。
【循環器内科とは?】
循環器内科では、主に心臓や血管に関する病態・疾患の診断や治療を行います。
心臓に関する主な病態・疾患には、心不全、狭心症・心筋梗塞、不整脈、弁膜症、心筋症などが含まれ、血管に関する主な疾患には、末梢動脈疾患や静脈血栓塞栓症などが含まれます。
【心不全とは?】
心不全は「なんらかの心臓機能障害、すなわち、心臓に器質的および/あるいは機能的異常が生じて心ポンプ機能の代償機転が破綻した結果、呼吸困難・倦怠感や浮腫が出現し、それに伴い運動耐容能が低下する臨床症候群」(急性・慢性心不全診療ガイドライン 日本循環器学会より)と定義されています。
簡単に言うと、”心臓という臓器が、何らかの病気や不具合によって100%の力を発揮できない状態、またその状態により、日常生活になんらかの負の影響を及ぼしている状態”を指します。
心臓は筋肉でできた袋のような臓器です。この筋肉が緩まって全身からかえってきた血液をキャッチし、筋肉が収縮することで全身に血液を送り出すポンプの役割をしています。そのため、心不全になりポンプ機能が落ちてしまうと、全身の他の臓器や組織が十分な血液を受け取れなくなり、心臓だけでなく全身の不具合として現れます。
心不全と一口に言っても、元気にお仕事をなさっている方もいれば、心不全によって命を落としてしまう方もいます。その程度や治療具合によって状態は様々ですので、”一度心不全になったから終わり”や”治療したから治った”という病態ではなく、”心不全になった原因を治療して、長期的な目で見てうまくコントロールし、付き合っていくことが大事”になります。
【循環器内科で診る病気】
①狭心症・心筋梗塞
心臓の筋肉がしっかり緩んで、しっかり収縮するためには、心臓の筋肉に十分な酸素や栄養を含んだ血液が供給される必要があります。この”心臓の筋肉に酸素や栄養を与えている血管”を「冠動脈」と呼びます。
冠動脈が動脈硬化によって狭くなってしまうと、心臓の筋肉が受け取ることのできる酸素が減ってしまい、俗にいう酸欠状態で苦しくなってしまいます。これを「狭心症」とよびます。冠動脈が完全に詰まってしまうと、心臓の筋肉が酸素を受け取れなくなってしまい、窒息状態となり、放っておくと心臓の筋肉が壊死してしまいます。これを「心筋梗塞」といいます。
いずれも胸の苦しさが一番一般的な症状になりますが、ご高齢の方や糖尿病がある方など、苦しさや痛みを感じずに進行する場合もありますので注意が必要です。
心臓の筋肉が壊死してしまうと心臓のポンプ機能が損なわれて心不全を引き起こすだけでなく、致死的不整脈や心破裂など、命に直結することもあり得るため、速やかな診断・治療を開始する必要があります。症状をうかがうとともに、血液検査、心電図検査、心臓超音波検査、心臓CT検査やシンチグラム検査などを組み合わせて検査し、最終的にカテーテル検査で診断することができます。
②不整脈
心臓の中の決められたルートを電気が流れることによって、普段心臓は一定のリズムで拍動し効率的なポンプ機能を得ることができています。このリズムが乱れて不規則になることや、あるいは本来のルートと異なるルートを通って電気が流れてしまうことの総称を不整脈といいます。不整脈には自覚症状がなく放っておいても問題無いものから、動悸や胸の違和感などの症状を伴うもの、心臓のポンプ機能を止めてしまうような致死的なものまでさまざまです。診断は主に心電図で行います。心電図検査では記録している最中の不整脈しか診断ができないため、夜間や明け方に症状が出るような場合には24時間つけておくことのできるホルター心電図検査を行うことで診断がつくこともあります。
③弁膜症
心臓は筋肉でできた袋のような臓器ですが、内腔は左右・上下の4部屋に分かれています。全身から返ってきた酸素の少ない血液をキャッチして肺に送り出し、肺から返ってきた酸素に富んだ血液をキャッチして全身に送り出すという役割のため、血流が常に一方向に流れ、逆流しないようにする必要があります。そのために各部屋の間には逆流を防止する”弁”という扉の機能を果たす構造物があります。この”弁に関する不具合”を「弁膜症」といいます。
弁の不具合は扉の不具合と同様に、主に”開きづらい”か”閉まりが悪い”の2パターンです。弁膜症は軽症・中等症・重症といった重症度と、なぜ弁が悪くなってしまったかという原因の検索が重要になります。重症度が増すと聴診した際に雑音がするようになり、診断は心臓超音波検査で行うことができます。程度が軽ければお薬による調整を行いますが、重症であったり、すでに扉自身あるいは扉を支えている部分が壊れてしまっている場合には、お薬での調整では対応できず、手術を要することがあります。
④心筋症
心筋症はその名の通り、心臓をつくっている筋肉のご病気の総称です。遺伝性の要因による心筋症もあれば、後天性(生まれた後の要因:不整脈、感染を含めた炎症、ストレス、薬物、出産、アルコール多飲、糖尿病など...)によるものもあります。また、原因がはっきりしない特発性の場合もあります。原因によって治療は異なるため、採血検査、心電図検査、心臓超音波検査、MRI検査などの様々な検査を、状態をみながら組み合わせる事によって原因を探っていきます。
⑤末梢動脈疾患
心臓から全身に出ていく血管は”動脈”とよび、全身から心臓に返っていく血管は”静脈”と呼びます。心臓から出た直後の一番太い「大動脈」がだんだん枝分かれをして細くなりながら全身の臓器・組織に酸素を送り届けているため、この動脈が狭くなったり、詰まったりしてしまうとその先にある臓器・組織が酸欠状態になってしまいます。
例えば足の動脈が高度に狭くなってしまうと、歩いたときに足が重くなったり痛くなったりして、立ち止まってしまうことあります。また、傷ができたあと、治っていく過程には十分な血流が必要になりますので、動脈が詰まって血流がなくなってしまうと傷が治りづらい・治らないことがあります。動脈硬化で狭くなっていくことが一般的ですが、血栓(血のかさぶた)が飛んできて突然血管が詰まったり、膠原病による血管の炎症で狭くなってしまったり、他の原因によることもあります。主な治療方法は血管の中をカテーテルを用いて広げる、あるいは外科的にバイパス血管をつないで血流をよくするものなります。
⑥静脈血栓塞栓症
「血栓」とは血のかさぶたのことを言います。血が出た後、止まらなければ私たちは失血死してしまうため、抑えて流れを止める・弱くする事で血が固まってかさぶたが出来るようにできています。
動脈は心臓の力強い収縮の力で勢いよく流れ出ていきますが、全身の組織から返ってくる静脈にはそこまで強い流れはありません。特に足の静脈は二足歩行している身体のなかで一番低いところに位置しているため、重力の影響を受けここから心臓に戻っていく(上っていく)流れはとても弱いものです。一日中立っていると健常な人でも足が浮腫んできてしまうのはそのためです。それでも歩く、つまり足の筋肉ポンプを使うことで心臓に向かって流れを強めることができます。
「静脈血栓症」は何らかの理由で静脈に血栓が出来あがってしまう病気のことです。上記の理由から出来る箇所は主に足です。原因としては、血が固まりやすいまたは溶けづらい先天的なご病気を持っていたり、後天的に生まれた後に固まりやすいご病気になってしまったり、あるいは長時間足を動かせなかったり、ということが挙げられます。特に飛行機のエコノミークラスに長時間乗っていると足が身体の低い位置にあるのに動かすことができず、血栓が出来やすく、「エコノミークラス症候群」という名前が付くくらいです。
この”足の静脈に血栓ができる”時点では、症状がないこともあれば、足が浮腫む・重い・痛いといった症状がでることもあります。足の静脈にできた血栓が、ひとたび血流にのって飛んで行ってしまうと、次に行きつく先は肺の血管です。一度できた血栓が血流にのって飛んでどこか別の血管に詰まることを「塞栓」といいます。
”肺の血管に血栓が塞栓する”と、小さいものであれば症状が無い事もありますが、息切れや胸痛が生じる事もあれば、とても大きいものであった場合には突然死を引き起こすこともあります。そのため、静脈血栓塞栓症を起こした時には、その原因を探るさぐるとともに、どの程度肺の血管に塞栓してしまったかを評価して治療を行う必要があります。
⑦上室性期外収縮
原則経過観察です。動悸等の症状がある場合は、QOL改善の為に薬物療法やアブレーションを行います。無症状でも心房細動・粗動の引き金となる場合、治療を行う事があります。また上室性期外収縮が多い場合、心房細動や粗動が潜んでいる事があり、24時間装着型ホルター心電図等で検査行う場合があります。
⑧心室性期外収縮
基礎疾患の有無により治療方針が異なります。基礎疾患がない場合、一般的に予後がよく治療を必要としない場合が多い。誘因として睡眠不足・ストレス・喫煙・飲酒・カフェイン摂取があります。連発する場合や、回数が10000発/日を超える場合、総心拍数の10%を超える場合、心機能に影響を及ぼす場合があり、薬物療法やアブレーションでの治療を必要とするケースがあります。
⑨ブルガダ症候群
所謂ポックリ病と呼ばれていた主原因の1つとなります。特徴的な心電図所見を示して、主に若年~中年男性が夜間に心房細動を引き起こして突然死するケースがあります。日本では90%以上が男性であり男性ホルモン(テストステロン)が心筋の電位に関与する為と考えられています。就寝中や食後に突然死が多い原因として副交感神経の関与があります。リスク評価行って、突然死予防の為に植え込み型除細動器を植え込む場合があります。
⑩WPW症候群(Wolff-Parkinson-White syndrome)
WPW症候群は、正常の房室結節からヒス束に至る正常房室伝導系以外に副房室伝導路(Kent束)が存在して頻拍発作が問題となる疾患です。心電図上ではΔ波が形成されることが特徴ですが、Δ波を認めない潜在性WPW症候群も多く認められます。特に症状がない場合は経過観察となる場合が多いですが、問題となるのは頻拍で、房室回帰性頻拍(AVRT:atrioventricular reciprocating tachycardia)と心房細動が問題となります。
治療としてはアブレーション治療で95%以上で治療が期待できて第一選択です。
腰痛とは、男性では1番に訴えの多い症状で増加傾向です。(女性は2番目:厚生労働省H28年国民生活基礎調査)。腰は5つの骨(腰椎)が積み上げられてできています。ここに負担がかかり腰痛を起こすことが多いですが、腰痛症の病態は、腰椎から脳へとつながるあらゆる部位で、いろいろな病態が関与しています。腰痛の原因として「脊椎以来」「神経由来」「内臓由来」「血管由来」「心因性」「その他」に分類されます。原発性腫瘍や癌の転移等の悪性腫瘍、化膿性脊椎炎や結核性脊椎炎などの感染、骨粗鬆症などによる骨折、腰椎椎間板ヘルニアなどの重篤な神経症状を伴う腰椎疾患を鑑別する必要があります。
参考)改訂版2019腰痛診療ガイドライン(日本整形学会・日本腰痛学会監修)
[健康保険の適応]
厚生労働省の国民生活基礎調査によると、喫煙者(20歳以上で毎日吸っている・時々吸う日がある)は2019年は男性の30%弱、女性の8.8%だそうです。男性全体の喫煙率は2001年の調査では50%弱ありました。喫煙率は社会情勢(2020年4月より受動喫煙対策を強化する改正健康増進法施行)もあり年々低下していますが、まだまだ喫煙している人は多いです。
健康保険を使って禁煙治療を受けるには、健康保険が適応される「禁煙治療を受ける為の要点」4点を満たしている必要があります。過去に健康保険を使って禁煙治療を受けた方も、前回の治療の初回診察日から1年経過していると、再度健康保険による禁煙治療を受けることが可能です。
詳しくはこちら
日本口臭学会では口臭は、本人あるいは第三者が深いと感じる呼気の総称。口臭症とは生理的・身体的(器質的)・精神的な原因により口臭に対して不安を感じる症状と定義されています。
詳しくは ⇒ 口臭外来
① 麻疹(麻しん・はしか・Measles)
小児の定期接種対象。麻疹は麻疹ウィルス(Paramyxo-virus科 Morbill-virus属)によって引き起こされる急性の全身の感染症。感染力がとても強く、簡単に人~人に感染する急性ウイルス性発疹性感染症。ウィルスの感染経路は、空気感染、飛沫感染、接触感染といろいろな感染経路があり。免疫を持っていない人が感染すると、100%近く発症し、一度感染すると一生免疫が持続。
主症状は、発熱、咳、鼻汁、結膜充血、発疹等、稀に肺炎・脳炎になることがあり、先進国であっても患者1000人に1人が死亡するとの報告があり。症状は感染すると10日後に風邪症状、2-3日熱が続き高熱と発疹、1000人に1人脳炎また亜急性硬化性全脳炎SSPEを発症することもあり。ワクチンの接種が一番効果的な予防法。
② 風疹(風しん・三日はしか・Rubella)
小児の定期接種対象です。風疹は感染力がとても強く、人~人に感染する急性ウイルス性発疹性感染症です。感染者の咳・鼻水・くしゃみ等により風疹ウィルスを含んだ唾液や気道の分泌物が空気中に飛散し、1mの範囲で直接吸い込む飛沫感染や接触感染で人に伝播します。麻疹に似ている症状が出現し、短期間で治癒することより「三日はしか」ともいわれています。麻疹と同じように、春先から初夏にかけて多く発生します。
主症状は発熱・リンパ節の腫れ・発疹の3つが特徴の急性ウィルス性感染症。感染後症状が出ない人が約30%有。大人の症状は重篤な場合あり、持続する高熱・関節症を伴うこともあります。妊娠早期の母親が風疹に感染すると、風疹ウィルスが血液の流れに乗り胎盤を通過し胎児に感染する場合があります。胎児の死産・流産・早産・先天奇形等の異常を起こすことがあります。障害として、白内障、聴力障害、心臓の奇形・精神発達面の障害を伴ってしまうことがあり、先天性風疹症候群といいます。予防の為に妊娠前に家族・周囲の人も含めて予防接種を推奨します。現在では有効な治療法はありません。
大きく分けて、耳が原因の末梢性めまいと、脳が原因の中枢性めまいがあります。ほとんどは末梢性めまいです。本人の自覚がなくても、難聴を起こしていることがあり、耳鼻咽喉科専門医による精密な聴力検査が必須です。しばしば夜間当直の担当医が診察し聴力検査をしないで(又は耳鼻咽喉科の受診をすすめないで)、実は聴力が低下していることがあり、医療訴訟の原因となることがあります。
詳しくはこちら
[肺癌とは?]
肺に発生する悪性腫瘍です。大腸癌や乳癌等の他臓器から転移したものは転移性肺腫瘍と呼びます。肺そのものから発生した癌が原発性肺癌です。
[原因は?]
様々な要因があります。遺伝子の異常に加え喫煙・粉塵吸入等の生活習慣が影響します。少子高齢化の影響もあり肺癌患者の数は増加傾向であり、特に男性の悪性腫瘍の中では最も死亡率の高い疾病といわれています。
[自覚症状は?]
初期の段階では自覚症状はほとんどありません。健康診断の他に、別の病気の検査をしている時に偶然発見されるケースもあります。病気の進行程度では咳・痰(血痰)・胸痛等に加えて遠隔転移病巣により麻痺や骨格痛等の様々な症状が出現します。
[診断は?]
胸部XP(レントゲン)や胸部CT検査で肺癌が疑われる陰影を確認する事が最優先です。
診断の確定のために気管支鏡検査やCTガイド下生検等の方法で、病変を直接採取し病理学検査を行います。癌では無く結核等の感染症や特殊な病態の可能性もあるため必須の検査です。この他に腫瘍マーカー、PET-CT、MRI検査等を組み合わせて病気がどのくらい進行しているかを判断します。脳の転移の可能性もあり脳MRIを撮影することもあります。
[肺癌の種類と進行度(Stage:ステージ)は?]
肺癌は大きく分けて非小細胞癌と小細胞癌という分け方にて治療方針が変わります。これは病理検査を行って判定します。非小細胞癌は更に腺癌・扁平上皮癌・大細胞癌等に分類され、腺癌が多くを占めます。StageはⅠ~Ⅳ期まであり、数字が大きくなるほど進行状態です。肺病変(原発巣)があまり大きくなく1カ所のみもしくは付近のリンパ節のみの転移であればⅠ~Ⅱ期、原発巣が少し大きかったり付近のリンパ節が複数もしくは反対側に転移があればⅢ期、脳・骨・肝臓等の遠隔転移があればⅣ期です。
[治療は?]
手術療法、放射線療法、化学療法の3つを軸にステージや病理組織に合わせて選択されます。非小細胞肺癌の場合は病変が限局しているステージⅠ~Ⅱであれば手術療法が可能で根治を目指す事を目標とします。何らかの理由で手術が行えない場合は放射線治療も可能で、同様に根治を目指す事が可能です。Ⅲ期は判断が難しいケースがありますが、基本的には放射線と化学療法を組みあわせた放射線化学療法を行い、ステージⅠ~Ⅱより見込みは劣りますがある程度の治療を目指します。Ⅳ期の場合は根治を目標とした手術や放射線治療は行えず、化学療法による病勢進行抑制や症状緩和が主体となります。
[化学療法とは?]
化学療法に使われる薬剤にはいくつかの種類があります。現在肺癌治療で使用されるのは細胞を殺傷する殺細胞性の薬剤(抗がん剤)、癌の特定の遺伝子変異を狙って腫瘍細胞増殖を抑える分子標的薬、免疫力を活かして癌増殖を抑える免疫チェックポイント阻害薬があります。どの薬剤をどの順番で使っていくかは病理学的検査の情報を元に、御本人の持病や臓器機能等を勘案して選択していきます。
[副作用は?]
殺細胞性化学療法は脱毛や、食欲低下、吐き気等の症状に加えて、骨髄抑制と呼ばれる血液成分の減少が問題です。感染症に極めて弱くなる他、血小板の減少により出血の危険性が高まります。分子標的薬は皮疹、爪周囲炎、肝機能異常といったものが特徴的ですが、一部に薬剤性肺炎と呼ばれる肺炎を起こす事があり注意が必要です。免疫チェックポイント阻害薬は免疫の異常を起こし、糖尿病や大腸炎、甲状腺疾患等を引き起こす可能性があり、前述の薬剤性肺炎を起こす可能性があります。持病等によりこれらの薬剤が使えなくなる事もあります。
[積極的治療を続けるのが難しくなったら?]
手術や放射線治療の後に再発したり、進行した状態では化学療法による治療を行います。
様々な薬剤が日々開発され発売されていますが、化学療法のみで肺癌を根治させる事は難しく癌も耐性を得て化学療法が効きにくくなっていきます。その過程で別の病気は発症したり、加齢や薬の副作用、癌の進行で日常生活を送るのが難しくなります。このような状態で無理に化学療法を継続する事で体力を消耗し悪影響が出ると判断される場合には緩和ケアを主体とした治療に切り替えます。食欲低下、痛み、倦怠感、浮腫等に対し医療用麻薬やステロイド薬等に加えピンポイントに病変を治療をする放射線療法(姑息的照射)を行う事もあります。終末期を見据え、介護保険などの社会資源の獲得も重要な方法です。
[新型コロナウイルスとは?]
全世界的に流行している「新型コロナウイルス」はコロナウイルスの1種の「SARS-CoV2」です。このウイルスによる感染症が「COVID-19」です。コロナウイルスには普通の風邪(特別な治療を必要なく, 自身の免疫で治ってしまうもの)を引き起こすものから、SARS(重症急性呼吸器症候群)、MERS(中東呼吸器症候群)のような致死率の高い感染症を引き起こすものまで様々な種類があります。「新型コロナウイルス」は本邦の現時点(2021年1月)では5%程度とMERSやSARSほどではないものの致死率が高く(インフルエンザ感染症よりもかなり高いです)、また強力な感染力があることで、脅威的な感染症と考えられています。
[感染経路は?]
どのように人に感染するのかを知るのは、正しい予防ができるうえでとても重要です。現時点(2021年1月)で新型コロナウイルスの感染様式は、飛沫感染と接触感染と考えられています。飛沫感染は、唾液・痰が排出されるつば・くしゃみ・せきなどを吸い込むことにて感染が成立します。くしゃみやせきだけでなく、大声で話している時のつばは意外と遠くまで飛んでいます。マスクを相手と互いに正しく装着することにて、「自分の飛沫を飛ばさない」「周囲の人の飛沫を吸い込まない」ことが重要です。接触感染は、ウイルスが付着したところを触れた手自体で、自分の口・鼻・眼を触り感染が成立します。唾液や痰以外に便にもウイルスは排出されます。プラスチックの表面では72h迄ウイルスが生存したとの報告があり、周囲に感染者がいなくても、不特定の人が触れるものにウイルスが付着して生き残っている可能性があり、丁寧で入念な手洗いを心がけて手指の衛生を保ちましょう。また、自身の顔面部を触らないようにすること(触れる必要がある場合は事前に必ず手洗いをする)も重要です。現時点(2021年1月)ではペットから人への感染や昆虫を媒介とした感染は確認されていません。
[感染したらどうなる?]
一般的な症状としてせき・発熱・倦怠感があります。しかし、普段の風邪を引いたときでも腹痛や下痢を伴ったり、のどが痛くなったり、頭痛がしたり様々な症状が出るように新型コロナウイルス感染症の場合も同様です。嗅覚障害や味覚障害はニュースでも話題になりましたが、ウイルスが嗅覚を司る細胞に感染するために症状が出現することがあります。症状の程度は、無症状のまま感染している人から高熱や息苦しさのように重度の症状を伴う人まで様々です。症状が出現する少し前から他者への感染力をもつと言われているため、たとえ現在無症状でも上記の感染予防が重要です。比較的軽度の症状の方でも、発症から数日後(3-7日後頃)に急速に重篤化して人工呼吸器など集中治療管理を要することがあります。喫煙者や高齢の方、基礎疾患(呼吸器疾患、心疾患、糖尿病等)をもつ方は重症化のリスクが高いと言われていますが、若年者や基礎疾患がない方でも重症化する可能性はあり、急激な症状悪化を認めたときはすぐに医療機関を受診してください。
[検査内容]
コロナウイルス感染症を調べる上で「PCR法」、「抗体検査」、「抗原検査」、「LAMP法」等があります。「PCR法」と「LAMP法」はいずれも鼻咽頭の拭い液や唾液を採取しウイルスのもつ遺伝情報を増幅させて検出する方法です。この検査が陽性であった場合は確定診断とできますが、適切な検体が取れなかった場合や、感染のタイミングによってウイルス量が少ない場合には偽陰性(本当は感染しているのに検査結果は陰性で出てしまうこと)になる可能性があります。「抗体検査」は、ウイルスに対する抗体を持っているかを調べる検査です。抗体はウイルスに感染したことで自身の免疫反応として作られるので、感染してから作られるまでに時間がかかります。そのために現在自身がウイルスを持っているかは分かりませんが、過去にウイルスに感染していたということが分かります。一度作られた抗体がどれほど持続するかはまだわかっていないため、過去に感染していたとしても検査までに既に抗体が消失してしまうと陰性になります。「抗原検査」は鼻咽頭の拭い液を採取し、そこに含まれるウイルスの抗原(特徴的な蛋白質)があるか検出する検査になります。この検査が陽性の場合は確定診断とすることが出来ますが、PCR法やLAMP法のように増幅させないため、より多くのウイルス量がないと偽陰性となってしまう可能性があります。そのため、症状がないような(感染していたとしてもウイルスが少なくて検出できない可能性が高い)人には向いていません。このように、全ての検査に「偽陰性」あるいは「感染している/いたが陰性」の可能性があるので、今のところ100%正確な診断方法はありません。
また、上記の検査が「陽性」であることと、コロナウイルス肺炎を発症していることは同義ではありません。肺炎の有無に関しては一般的にレントゲン検査や胸部CT検査で調べます。
[治療は?]
いくつかの抗ウイルス薬が新型コロナウイルス感染症の治療に用いられることがありますが、現在日本で新型コロナウイルス感染症に対して適応のある薬剤はレムデシビルになります。また、デキサメサゾンは重症例に対して適応となります。肺炎のために身体にうまく酸素を取り込めなくなった方に酸素(鼻カヌラ、マスク、人工呼吸器など)を供給するほか、症状を緩和するための解熱薬や咳止め薬、一部漢方薬等を使用します。
[後遺症は?]
新型コロナウイルス感染症に罹患し、治癒した後にも症状が残る、いわゆる遺症がある患者が多いと言われています。過去の報告では、罹患後に2カ月経過した時点でも何らかの後遺症がある患者は実に80%以上という報告もあります。
主な後遺症は倦怠感、息苦しさ、関節痛、胸痛、咳嗽、嗅覚・味覚異常などが挙げられますが、その他、頭痛、喀痰、院疼痛、めまい、下痢、食欲低下など非常に多彩であるとされます。これらの症状により生活の質の低下が報告されており、しかし、これら後遺症に対する直接的な治療は確立されていないため対症療法となるのが現状です。
[新型コロナウイルス感染症を疑う症状がでたら?]
外出(通学・通勤を含む)を控えてください。全ての医療機関がコロナウイルス感染症に対応できる又は検査可能な施設ではないため、地域の保健所にある「帰国者接触者相談センター」やかかりつけ医にまず電話でご相談ください。
(東京都:東京都福祉保健局「新型コロナウイルス感染症にかかる相談窓口について 参考」)。
マスク装着や手洗い・うがい、他者との濃厚接触の自粛など罹患しないよう注意していただくのが重要ですが、それでも流行が拡大するなかで罹患するリスクをゼロにはできません。特に高齢の方、基礎疾患を持つ方、妊娠中の方、がんなどの悪性腫瘍で闘病中の方、免疫不全状態にある方などは重症化リスクが高いため、できるだけ早期に診察をうけ、診断、治療の開始に結びつけることが必要です。
尚、新型コロナに関する知見は2021年1月段階のものです。詳しいことは専門サイトをご覧下さい。
参考)厚生労働省ホームページ「新型コロナウィルス感染症について」、日本呼吸器学会ホームページ「新型コロナウイルス感染症」
「胸痛」は、一口に言っても、痛みの原因は心臓か血管なのか、肺なのか、胸膜なのか、食道か胃なのか、はたまた胸壁をつくる乳房や筋肉・骨や軟骨なのか、実は神経の痛みなのかどうか、非常に様々と考えられています。
これらの原因を調べる場合、まず痛みがどのようなものなのか詳しく分類することが大切です。例として、痛みが急激に出てきたのか、ゆっくり少しずつ徐々に出てきたのか、なにかをしている時にどのくらいの範囲が痛み、何をすると良くなるのか悪くなるのか、どんな性状か(ズキズキ・チクチク・ピリピリ,・ギュー,・漠然と痛い・鋭く刺すように痛いのか等)、他に痛くなる部位はないか、どれくらいの間(時間)続くのか、というような情報をベースにどの臓器や組織に因る痛みかを医師は推測していきます。
若い方にピンポイントで瞬間的に鋭くピリッと出現し、即消失するような痛みは、肋間神経痛の頻度が多いです。食後に胸とお腹の間(みぞおち付近)がもたれるように痛いというのは、胃などの消化管の病気(胃潰瘍・十二指腸潰瘍・逆流性食道炎等)を疑う痛みになります。
痛みの感じ方は人それぞれであり、この痛みの種類分けだけで診断はなかなかできませんが、以下の特徴が当てはまる場合には特に緊急度が高いと考えられる為、すぐに医師に診てもらいましょう。
◎ これまでに感じたことがないような強い胸痛
◎ 息苦しさ・冷汗・吐き気・嘔吐、失神等を伴う
◎ 強い痛みが胸からお腹など移動する
◎ 吐血・下血をしてしまう
◎ 突然や急に出現し、すぐによくならない
◎ ほんの少しの運動・労作で再現性をもって出現する
◎ 頻度・痛みの強さが増加↑増悪↑してきている
[病態]
血液中に存在する脂質及びそれを運搬するリポ蛋白のバランスがくずれた状態。以前は高脂血症ともいわれていました。
[脂質]
体内へと取り込まれていった脂質は、血液中で中性脂肪・コレステロールという状態で存在しています。コレステロールは、リポ蛋白が運び屋になり、血液・臓器の間をいききしています。リポ蛋白には複数の種類があります。特に日常の診療にて重要なのはLDL-コレステロール(悪玉コレステロール)と、HDL-コレステロール(善玉コレステロール)の2つがあります。実は、コレステロール自体には善悪も無いのですが、乗せられるリポ蛋白の種類により善悪が決定されます。
[原因]
多くの場合、加齢・生活習慣によるホルモンのバランス変化によるとされています。薬剤・他臓器の疾患、稀ですが遺伝子の異常による病態もあります。
[症状]
自覚症状は、脂質異常そのものでは、ほぼありません。異常状態が続いてしますと動脈の硬化が進んでしまいます。糖尿病・高血圧等の他の生活習慣病を合併する場合が多いです。このような状況は脳卒中や心筋梗塞等の致命的な血管疾患の原因になります。
[基準について]
空腹時において、血液の検査をして、LDL-コレステロール140mg/dl↑以上・HDL-コレステロール40㎎/dl下以下・中性脂肪150mg/dl↑以上であると、どれかの脂質異常症であると診断。
[治療]
生活習慣の影響が大きいので、運動・食事を中心にした生活習慣の改善が必要です。書籍・パンフレット・ネット情報等の役立つ資料が比較的すぐ手に入るので、とても参考になります。しかし、それだけでは難しい場合も多く、特に他の生活習慣病を罹患している場合は、薬剤での積極的な管理が必要です。そして状態に応じ目標とする数値も変化します。
内科でも耳鼻科を掲げる場合は、耳垢(耳の掃除)と鼻血(鼻出血)は、医療界の常識として必ず対応します。眼科で視力検査が必ずできるのと同じです。耳は感覚器で難聴が進行すると元に戻らず数千万円の訴訟の対象になることがあります。鼻出血は迅速に対応しないと出血多量による死亡に至ることがあります。
詳しくはこちら
肥満症は病気です!
肥満症とは、単に太っているという事ではなく、肥満が健康に悪影響を与えている状態で治療が必要な病気であることを示します。
肥満症=BMI 25 以上+内臓脂肪100㎝2 または肥満に起因する健康障害あり
Check! あなたは肥満症?
BMI 25 以上は要注意!
BMI=体重kg÷身長(m)÷身長(m)
例)身長160 ㎝、体重66 ㎏の場合:66÷1.6÷1.6=25.8
肥満が引き起こす11 の健康障害
1)高血圧
2)糖尿病
3)睡眠時無呼吸症候群
4)月経異常・妊娠合併症
5)高尿酸血症・痛風
6)脂肪肝(非アルコール性脂肪性肝疾患)
7)脳梗塞
8)脂質異常症
9)冠動脈疾患
10)運動性疾患変形性膝関節症・変形性腰椎症
11)肥満関連腎臓病(CKD)
内臓脂肪がつきにくい食事は?
1)脂質を減らした魚や大豆製品など良質なたんぱく質をとる
2)白米などの炭水化物を適度にとり、野菜・キノコ・海藻など食物繊維をたっぷりとる。
3)油をとるならラードなどの脂質ではなくオメガ3と呼ばれる良質な油をとる。
内臓脂肪がつきにくい食事の工夫
生活3か条
1)朝食は午前8 時まで、夕食は午後8 時までを目指す。
2)お菓子やアルコールは、合わせて1 日の総摂取エネルギーの1 割以下(男性は約250kcal,女性は約200kcal)を目安に楽しむ。
3) 週に1 回は体重を測定し、増えていたら食事量や活動量を見直す。
食事5か条
1)毎食ご飯を中心に、主菜1 皿と副菜2皿をそろえる。
2)魚と大豆製品は、それぞれ1 日1 回ずつ食べる。
3)肉は低脂質のものを選ぶ(乳製品は低脂肪か無脂肪のものを選ぶ)
4)旬の野菜、きのこ、海藻、芋、果物などをまんべんなく食べる
5)油脂を使った料理は、1 食1 皿(ドレッシングやマヨネーズ、揚げ物は極力控える。塩分の取りすぎにも注意)
欧米の最新の分析では肥満症が新型コロナウイルス感染症を重症化させる大きな要因になっているという研究が、最近次々に発表されています。
新型コロナウイルスに感染しないための対策が最も大切ですが、もし感染しても軽症で回復するために、日ごろから肥満症の予防、つまり内臓脂肪蓄積を防ぐ生活習慣を続けることをお勧めします。
●血液は人間の体内に張り巡らされた血管を通りながら、活動に必要不可欠な酸素や栄養、ミネラル等を供給しています。赤血球は酸素を運搬する血球成分で、ヘモグロビンと呼ばれる構造がその役割を担っています。貧血とは何らかの理由でへのグロビンの濃度が減少している状態をいいます。よく貧血で倒れるという表現がされる場合がありますが、一時的に血圧が低下する事で脳への血流が不足して起こる現象を指している事が殆どで医学的な貧血とは意味が一致していません。
●症状は?
怠さ、息切れ、眩暈、動悸に加え、病状によっては皮膚、爪、眼球の変色等がありますが、慢性経過で、特に月経のある女性の鉄欠乏性貧血では無症状で健康診断で指摘されるケースも少なくありません。
●原因は?
原因は様々で、男女問わずあらゆる世代に起こる可能性があります。
出血等で体内から流出したり、血液の構成材料が不足して供給が追い付かない、作られた血球が体内で破壊されてしまう、血液を作る工場である骨髄が機能不全を起こし十分な血液が作られない、遺伝による影響等の原因がありますが、種類が多く原因をしっかり特定していく必要があります。
医学的には赤血球のサイズ(小球性、正球性、大球性)、血色素の量(小色素性、正色素性)に応じて分類し原因を類推しています。
●検査
血液検査が中心となりますが、癌が原因である場合は内視鏡検査等が必要になる場合があります。飲酒、喫煙といった生活習慣や飲んでいる薬剤の影響等も重要な判断材料です。
●種類
1 造血の材料不足や消耗・・外傷等の出血、鉄欠乏性貧血、腎性貧血、癌や感染症による炎症や出血、ビタミン不足や吸収不能
2 免疫異常による血球破壊・・溶血性貧血と呼ばれる一群
3 骨髄機能異常・・白血病を始めとした造血経路の腫瘍化や機能不全、抗癌剤や放射線治療
4 遺伝による血液形態異常・・サラセミア等
●治療法
貧血は多くの場合原因となる病気が2次的に引き起こしており、原因となっている病気の治療を優先します。状況に応じて輸血を行う場合があります。鉄分やビタミン、ホルモンが不足していれば補充を行います。個人差がある部分もあり、可能であれば過去の検査結果等を比較し経過が確認できる事も重要です。
喘息の亜型であり、「喘鳴や呼吸困難を伴わない慢性咳嗽が唯一の症状、呼吸機能はほぼ正常、気道過敏性軽度亢進、気管支拡張薬が有効な疾患です。
診断基準
下記の1~2を全て満たす
1喘鳴を伴わない咳嗽が8週間以上*持続 聴診上もWheezes認めない
Wheezes:気管支が狭くなってしまった状態のときに聴取される笛のような音(ピー又はヒュー音)。
2気管支拡張薬(β2刺激薬等)有効
*3~8週間の遷延性咳嗽であっても診断できるが、3週間未満の急性咳嗽では原則として確定診断しない
参考所見
(1) 末梢血・喀痰好酸球増多 FeNO濃度高度を認めることがある
(2) 気道過敏性(冷気、運動など、ちょっとした刺激に対しても気管支が敏感に反応して容易に収縮し、発作を起こす)が亢進
(3) 咳症状には、しばしば季節性や日差があり、夜間~早朝優位なことが多い
参考)日本内科学会雑誌109-10 P2116-23
参考)日本呼吸器学会咳嗽喀痰のガイドライン2019作成委員会編メディカルビュー社2019
・慢性腎臓病とは
腎臓は体内の水分やミネラルのバランスを調整すると共に骨代謝や造血にも重要な役割を果たしている臓器です。慢性腎臓病は CKD Chronic Kidney Disease )とも呼ばれ、慢性的3 ヶ月以上)続く腎臓病の総称です。現在日本では 1300 万人以上の患者数が推定されており、 8 人に一人が CKD と言われています。
・原因
加齢により腎臓の機能は低下していきますが、高血圧や糖尿病といった生活習慣病、慢性糸球体腎炎、全身性疾患によるもの等があります。
・自覚症状
初期にはほぼ自覚症状がないため健診や他疾患の検査等で発見されることがあります。腎臓機能の低下が進むと、尿量が減る、浮腫、貧血といった症状が出現するようになり ます。また、心臓病や脳卒中の危険が高くなる問題もあります。
・診断
血液検査及び尿検査が診断の中心となり、クレアチニンやアルブミン、蛋白の程度をみます。これにより 1 から 5 段階でステージを決めます。 他疾患が原因に なっている事が多く、併せて画像検査等を行う場合があります。特に糖尿病による 腎臓病は増加傾向のため確認が必要です。
・治療
生活習慣の影響が大きいため、改善を図る事が重要です。運動、食事管理、禁煙を行いつつ、血圧が高くならないようにします。 他疾患の管理も極めて重要で、各診療科にしっかり通いながら経過をみていく必要があります。それでも進行が抑えられなかったり大きい病気や手術、薬の副作用等で急激に腎臓の機能が悪くなったりする場合は血液透析が必要になります。
・急性腎障害は様々な原因により急速な経過で腎臓の機能が低下している状態。
・原因:糸球体腎炎を中心とした腎炎や、脱水、薬剤、重症感染症に伴う敗血症、多臓器不全
・診断;血液生化学での血清クレアチニンの急速な上昇及び尿量の減少。
・治療:循環動態の確保の上、利尿薬、低用量ドーパミンを使用。反応が得られない状況であれば血液浄 化療法を行う。
パーキンソン病は神経が変性する事で、運動失調を中心とした様々な神経症状を引き起こす病気です。慢性的に進行していく病態で50~60歳代に多く発症します。
原因は不明ですが、家族内で遺伝する場合や薬剤等の他の要因で症状がでるパーキンソン症候群があります。神経の伝達物質であるドーパミンの不足、脳内の神経細胞にα-シヌクレインという異常な蛋白の蓄積が起こり神経細胞の変性や脱落が起こる事で病気が進んでいきます。
症状は運動症状としては動作の緩慢・筋強直・身体が震える振戦・姿勢保持障害・歩行困難(小刻み歩行)等があります。非運動症状として睡眠障害、嗅覚障害、便秘等の症状があります。
診断はパーキンソン病に当てはまる項目を基準に従って満たしていく事でなされます。脳MRIや血液検査で他の病気でないかを確認し実際に不足しているドーパミンを補充し症状が軽くなる等も重要です。
治療は不足しているドーパミンを補充するL-ドパ、ドーパミンと同じ働きで神経伝達を行う、ドパミンアゴニスト、ドーパミンが分解されにくくするMAOB阻害薬を組み合わせて経過をみます。睡眠時無呼吸とも関係があるとされています。
神経系の複数の系統(小脳・大脳基底核・自律神経等)が侵される疾患で。小脳失調型と大脳基底核型と自律神経型の3つのタイプがあります。遺伝性なく中高年に発症することが多いです。症状進行により3つのどのタイプも他のタイプを合併するようになり多系統の障害に至ります。睡眠時無呼吸症候群との関連があると考えられています。
脳卒中は脳の血管が詰まったり破れたりすることにより、脳が障害を受ける病気です。脳卒中を発症すると、障害を受けた脳が司っていた身体機能や言語機能が失われたり、場合により死に至ることもあります。脳血管の以上により大きく3つに分かれます。脳の血管が詰まる「脳梗塞」と、破れる「脳出血」「くも膜下出血」です。睡眠時無呼吸症候群との関連があると考えられています。
脳卒中には、脳の血管が詰まる「脳梗塞」、破れる「脳出血」や「くも膜下出血」があります。
こんな人は亜鉛が不足しているかもしれません。
| 高齢者 | 食が細い 中心静脈栄養をしている |
| 大人 | 偏食 過度なスポーツ 更年期男性(やる気低下) 慢性肝炎・糖尿病・クローン病 慢性腎臓病を罹患している 関節リュウマチ・パーキンソン病の薬を飲んでいる |
| 妊婦授乳婦 | 必要量に対して亜鉛摂取量の不足 |
| 子供 | 偏食 発育不良 中高校生のスポーツ選手 |
(平成27年度)国民健康・栄養調査報告「亜鉛欠乏症の診療指針」では、男性・女性ともに二十代以降における平均の亜鉛摂取量は、推奨量に比べやや少ないとのことでした。
1)亜鉛の体内での働き
亜鉛は300以上の酵素の活性化に必要な成分です。細胞分裂や核酸代謝等にも重要な役割を果たします。酵素活性に働く亜鉛の生理作用は多彩で、身長の伸び(小児)・皮膚の代謝・生殖機能(特に男性)・骨格の発育・味覚維持・精神や行動への影響・免疫機能等に関与しています。
2)亜鉛欠乏の症状
味覚の障害、貧血、不妊症、皮膚炎、口内炎、脱毛症、褥瘡(難治性)、性腺機能の不全、易感染性、食欲の低下、発育の障害(小児で体重増加不良・低身長
3)亜鉛欠乏症の食事による解決
臨床症状と血液検査により診断されます。亜鉛欠乏をきたす要因のある人は、亜鉛含有量の多い食品(牡蛎・肉類レバー・牛肉・ウナギ、米・豆腐等)を積極的に摂取することが推奨されますが、食事だけでは含まれている量が少なく、なかなら亜鉛値は上昇しないのが現状です。低亜鉛血症の治療には、はじめに食事療法を行い、不十分な場合は亜鉛剤内服治療を行います。
推奨の1日の亜鉛摂取量:成人)男性10mg 女性8mg(妊婦10mg 授乳婦は11mg)
牡蠣:100mgあたり14.5㎎亜鉛
鰻の蒲焼:100gあたり2.7㎎亜鉛
豚レバー:生100gあたり6.9㎎亜鉛
4)亜鉛欠乏による味覚障害をおこす薬剤
・アロプリノール(痛風の薬)金属味がする
・D-ペニシラミン(関節リウマチ・Wilson 病)約15%嫌な味がする
・インドメタシン(慢性関節リウマチの薬) 2~19%に変な味がする
・カルバマゼピン(てんかんの薬) 0.1~5%に味覚障害
・炭酸リチウム(うつ病)約 20%にバター・セロリを食べたときに味の変化
・チアマゾール・プロピルチオウラシル(甲状腺機能亢進症) 頻度が不明の味覚障害
・メトホルミン(糖尿病) 3%に金属のような味がする
5)亜鉛欠乏の治療
亜鉛欠乏症では、硫酸亜鉛の内服薬で治療します。亜鉛投与により、皮膚炎は数日で改善傾向が見られるが、味覚障害は改善するのに数か月かかる場合があります。
「亜鉛投与量」
成人:50~100 mg/day 小児:1~3 mg/kg/day or体重 20 kg 未満で 25 mg/day
体重20 kg以上の場合に、50 mg/day を一日2回に分けて食後に投与し増減
慢性の肝疾患や糖尿病や慢性の炎症性の腸疾患が改善することがあり、亜鉛の欠乏の症状がなくても亜鉛の補充を考慮
亜鉛での副作用:嘔気・腹痛、銅の欠乏による貧血・白血球↓、鉄欠乏による貧血、血清の膵酵素↑
定期的なフォロー:亜鉛の投与中:数か月に 1 回に測定(亜鉛・銅・鉄)
亜鉛 250 μg/dL 以上で減量。銅や鉄の欠乏の場合は、亜鉛投与量減量・中止 又は銅・鉄補充
*亜鉛剤における亜鉛含有量
ポラプレジンク「胃酸に対する防御因子増強薬」
ポラプレジンクD錠75:亜鉛17㎎ ポラプレジンク顆粒1g:亜鉛34㎎
酢酸亜鉛 25㎎:亜鉛25㎎ 50㎎:亜鉛50㎎
6)まとめ
亜鉛は、高齢者や妊婦さんや偏食傾向の方には不足しやすい微量ミネラルです。皮膚炎、味覚障害、貧血等の症状がある方は、血液検査をお勧めします。
参考:亜鉛欠乏症の治療指針 2018 (社)日本臨床栄養学会
【上室性期外収縮】
原則としては、経過観察で大丈夫です。動悸等の症状がある場合QOL改善の為、薬物療法やアブレーションを行います。無症状においても心房細動・粗動の引き金となる場合には治療を行います。また上室性期外収縮が多いときは心房細動や粗動が潜んでいる事があるので、24時間装着型のホルター心電図等で検査を行います。
【心室性期外収縮】
基礎疾患の有無によって治療方針が異なります。基礎疾患がない場合一般的に予後がよく治療を必要としない場合が多い。誘因としては睡眠不足・ストレス・喫煙・飲酒・カフェインの摂取です。連発する場合・回数が10000発/日を超える場合・総心拍数の10%を超える場合は、心機能に影響を及ぼす場合がありますので、薬物療法やアブレーションでの治療を必要とすることがあります。
基礎疾患がある場合は専門家への相談が必要です。基礎疾患の原因として虚血性心疾患・弁膜症・真菌症・心筋炎・心膜炎・心臓術後・先天性心疾患等です。それぞれの基礎疾患の治療を行いながら、期外収縮の改善がない場合は、アブレーションや薬物療法が必要となることがあります。
WPW症候群(Wolff-Parkinson-Whites Syndrome)とは正常の房室結節よりヒス束に至る正常房室伝導系以外に副房室伝導路(Kent束)が存在して頻拍発作が問題となる病気です。心電図上ではΔ波が形成されることが特徴です。Δ波を認めない潜在性WPW症候群も多く認められます。
特に症状がない場合は経過観察となる場合が多いです。問題となるのは頻拍です。房室回帰性頻拍(AVRT:atrioventricular reciprocating tachycardia)及び心房細動が問題となります。
治療としてアブレーション治療で95%以上で治療が期待できるので第一選択となります。
・閉塞性睡眠時無呼吸OSASとの違いは咽喉頭のいわゆる上気道の物理的な閉塞によって起こるものではありません。何らかの理由により呼吸を制御する化学受容体と呼吸中枢の連絡が不安定になってしまうことで発生します。心不全の患者さんには多く見られます。
・心不全になる原因は様々ですが、心臓は全身の循環を担っている大切な臓器であり、全身にいろいろな影響をもたらします。健常人と異なり、血流の不安定・呼吸のパターン変化・自律神経の交感神経優位の亢進がおこります。これらは睡眠中の呼吸の制御を行う受容体と中枢の伝達バランスが崩れ、呼吸が停止する瞬間が出来てしまいます。
・USAの調査では比較的高齢男性に多くて、心不全がある場合は20~40%程度です。閉塞性睡眠時無呼吸OSASとの合併もしくは、類似の経過を辿るケースもあります。自覚する症状は日中の眠気・倦怠感があります。
・診断はPSG(ポリソムノグラフィー)を行い、呼吸がどの程度の頻度で停止するかを評価し重症度判定します。併せて心不全の有無及び程度をXP・心電図・エコー・血液検査を行い判断します。
・治療は心不全の治療をしっかり行います。降圧・心保護・脈泊の調整を中心に行って、場合によりカテーテル治療を行う場合があります。CPAP治療は呼吸の安定化に加え、心臓のポンプ機能である駆出率を改善する可能性があるとされます。
Reference
1)循環器領域における睡眠時無呼吸障害の診断・治療に関するガイドライン
2)Sin DD et al. Am J Respir Crit Care Med 1999 160,pp1101-6
3)Javaheri S et al. Circulation 1998 97 pp2154-9.
4)Wang H et al. J Am Coll Cardiol 2007 49,1625-31.
5)Minoguchi K Hypertens Res 2007 30 1007-8
先端巨人症(下垂体性巨人症:下垂体性成長ホルモン分泌亢進症 指定難病77)は、アクロメガリーと呼ばれています。額・鼻・顎・手足等の体の先端部分が肥大します。思春期までに発症すると巨人症になります。高血圧・頭痛・視力低下(視野が狭くなる)・声が低くなる・嚙み合わせが悪くなる・両手の先がしびれる・生理の乱れ等でわかることがあります。糖尿病や多汗や、いびきや、いびきの原因となる(閉塞性)睡眠時無呼吸症候群(Faloさん下記Ⅱにリンク)などの症状を伴うとされています。外見の変化はゆっくりと進むことがあり本人や家族は気づかないこともあります。巨人症としてはプロレスラーの故ジャイアント馬場さんや故アンドレア・ザ・ジャイアントさんが有名です。私は以前赤坂のキャピタル東急ホテルのトイレで、ジャイアント馬場さんが隣になり、密室ということもあり、体が大きいのでびっくりしたことがあります。先端巨人症の頻度は人口10万人当たり4-24人という報告があります。男女差はなくて40歳~50歳の方々に多いです。稀にですが10歳~20歳においての身長の増加でみつかることがあるそうです。まず遺伝することはありませんが、多発性内分泌腫瘍症I型や家族性下垂体線種の場合家族でみつかることがあります。
脳の下の垂れる組織を下垂体と呼びます。小指の先ほどの組織ですが、毎日元気に活動するために必要なホルモンを作り。子供では成長を促し大人では代謝を調節する成長ホルモンがここでつくられます。この下垂体にできる腫瘍(良性:下垂体線種 ウズラ~鶏卵の大きさ)が成長ホルモンを過剰に分泌することが先端巨人症の原因です。
検査は手足や舌の大きさや顔つきをみます。顔を変化がわかりやすくするために昔の写真と比較してみてみます。血液検査は成長ホルモンGH分泌過剰(血清GH値がブドウ糖75g経口投与で正常域まで抑制されない)や、血清IGF-1(ソマトメジンC)の高値(年齢・性別基準値の2SD以上)をします。画像検査はMRI/CTにて下垂体線種の所見があるかどうかみます。治療法は、原因である下垂体にある腫瘍を取り除きます。腫瘍の大きさによりますが、鼻からアプローチする経蝶形骨洞的下垂体腫瘍摘出手術(TransSphenoidal Surgery : TSS)を行います。腫瘍が大きいために手術が難しい場合や、手術後もまだ血液中の成長ホルモン量が過剰な場合は薬物治療や、場合により放射線(γナイフ等)による治療を行う場合もあります。
参考)
厚労省特定疾患H1「間脳下垂体機能障害調査研究班」
厚労省特定疾患H5「間脳下垂体機能障害調査研究班」
Holdaway IM: J Clin Endocrinol Metab (89)pp667-74,2004
眼圧上昇等により視神経が圧迫障害を受けてしまい、視野が少しずつかけていきます。眼圧正常でも発症する場合がありますが、視野が一度でもかけてしまうとその部分の回復はありません。現在、緑内障は日本人の中で中途失明の第一位です。緑内障は大きく分けて2つのタイプがあります。房水(角膜や水晶体をきれいに維持したり栄養を与えたりする体液で目の中を循環している) の出口が急に閉塞したことで起きる閉塞隅角緑内障(急性緑内障:一番多い)と、ゆっくり病状が進行する開放隅角緑内障(慢性緑内障)があります。失明という最悪の事態を防ぐため早めの発見治療が必要です。最近、いびきの原因となる(閉塞性)睡眠時無呼吸との関連がいわれています。緑内障で眼科受診中で、いびきがある方は一度御来院下さい。尚、治療としては、点眼液にる薬物療法・レーザー療法・手術療法がおこなわれます緑内障との診断を受けたら、主に点眼薬による薬物療法、レーザー療法、手術療法が行われます
漢方での効果が期待される病気
感冒(風邪)、風邪をひきやすい、のどの痛み(扁桃炎)、嗄声、ストレスによる体の不調、慢性の疲労(コロナ感染後も含め)、肩こり、腰痛、冷え性、頭痛、胃炎、便秘、下痢、花粉症、アレルギー性鼻炎、アレルギー性結膜炎、副鼻腔炎(蓄膿症)、アトピー性皮膚炎、じんましん、肥満、生活習慣病、耳鳴り、めまい、のどの違和感、口内炎、口臭、口腔乾燥症、更年期障害、シェーグレン症候群、メニエール病
慶友銀座クリニックの漢方治療の特徴
①保険診療
②他院での処方内容も対応!
慶友銀座クリニックでは、銀座・築地地区の患者様のために、漢方内科的治療として、漢方薬による治療を積極的に採用していますが、漢方を選択するほうが良い場合と、西洋医学のほうが有効な場合があります。西洋医学の薬も副作用があるように、漢方薬にも当然副作用があります。特に漢方内科で安全と思われても、実は肝臓の障害(薬剤性肝障害)を起こすことがあります。慶友銀座クリニックでは、漢方薬のみを用いた治療や、漢方薬+西洋薬、西洋薬のみの治療と幅広い視点から最善と思われる治療を、保険診療にて行っています。患者様の利便向上のため、もし他の診療機関で処方されている漢方薬があれば、ほとんどのお薬で、当院での医師の診断をベースに処方することも可能です。お気軽にお申しつけ下さい。
漢方薬の解説
1)葛根湯
風邪(感冒)のひきはじめ、鼻かぜ、炎症性の疾患、肩こり、じんましん
2)葛根湯加川芎辛夷
鼻閉、慢性鼻炎、副鼻腔炎(蓄膿症)
胃内容物や胃酸が食道に逆流することで、食道に炎症を起こします。健康人でも、胃酸逆流がみられます。逆流時間が長くなることにより、胃の粘膜は食道の粘膜に比べ弱いため、食道に炎症を起こしやすいです。
①ジフテリア( Diphtheria )
人から人へジフテリア菌がうつります。患者の咳やくしゃみに含まれるだ液が口に入りうつります。濃厚な身体接触やだ液をさわることでも感染することもあります。潜伏期間後発熱や咽頭痛や倦怠感や咽頭や鼻の粘膜に膜ができて、場合によりこの膜がつまってしまうこともあります。治療は抗血清と抗生物質投与です。定期接種対象です。
② 百日咳( Pertussis )
グラム陰性桿菌の百日咳菌 (Bordetella Pertussis)による呼吸器感染症。特有の痙攣性咳発作特徴とする急性気道感染症です。定期接種対象です。
③ 破傷風( Tetanus )
破傷風は、破傷風菌がうつることによってかかり、口や手足のしびれがおこる病気です。 治療が遅れると死亡することがあります。 感染症法では5類感染症に分類されています。
定期接種対象です。S43年以前の生まれは、破傷風を接種していない。
① A型肝炎 (Hepatitis A)
A型肝炎はA型肝炎ウイルスHAV感染による病気です。一過性の感染症です。慢性化は稀。感染症法では4類感染症です。人から人への直接的接触です。HAVは便の中に排泄されて糞口感染や汚染された食品や水の摂取により感染します。急性肝炎が主な症状で、治癒した後に強い免疫が残されます。
感染後2から7週間の潜伏期間後に、発熱や食欲不振や黄疸がでることがあります。成人は小児より症状が現れやすく、高齢者や死亡率が高いです。特効薬はなく、自然治癒が多いですが再発し長期化することもあります。
A型肝炎は食べ物を介して起こります。加熱処理されていない食べ物・飲み物より経口感染をする病気で、上下水道整備が不十分な国を含め、アジア・アフリカ・中南米等に広く存在します。流行地域では生ものは避け、ミネラルウォーター・一度沸騰させた水・加熱調理してある食品を選択です。85℃1分間以上加熱にて不活化されます。発症後に入院の治療が必要となる場合があります。途上国に滞在する人に接種が推奨されるワクチンです、日本では70歳以下の人に抗体保有率が低いです。世界中で流行があり、海外生活される方(特にアジアやアフリカや中南米等)は接種を推奨します。
② B型肝炎(Hepatitis B)
人から人へ感染します。性行為やウイルスに汚染された医療器具の使用により感染します。新生児期の母子感染とや思春期以降の唾液や体液を介する濃厚接触による性行為を通じた感染ルートがメインです。健康な成人の感染においては、一過性の感染が多く、急性肝炎の経過を取るものと感染しても症状が出ない「不顕性感染」があります。一過性感染例においては劇症化し死亡する例(2%)を除去すると、多くは3ヶ月で肝機能正常化します。
感染後90日から150日の症状のない期間後、倦怠感や食欲不振や腹痛や黄疸をおこします。大人の死亡率は1%です。一部で慢性化し肝硬変になり癌化することがあります。治療は慢性化した場合は抗ウィルス剤による治療が行われます。 B型肝炎ワクチンは、2016/10/1より0歳児対象に定期接種です。
狂犬病(Rabies Verorab)は、アジア・アフリカ地域を中心に世界中で発症します。犬や狐やアライグマ・コウモリ等の動物に、咬まれたりして感染をします。狂犬病ウイルスに感染した動物に噛まれた後。1~3ヶ月の潜伏期をおいて、発熱、食欲不振、受傷部位の痛みなどが起こります。その後、急性神経症状や精神症状の悪化が生じ、昏睡状態に至り、呼吸障害によりほぼ亡くなります。ワクチンの接種で発症を予防することが大切です。狂犬病ワクチンは任意接種です。
| カテゴリー | 狂犬病が疑われる動物と接触 | 暴露後処置 |
| Ⅰ | 動物に接触、餌与える 傷のない皮膚を舐められる |
ワクチン接種不要 |
| Ⅱ | 肌を軽く咬まれる 出血のない小さなひっかき傷や擦り傷 |
傷口洗浄し、直ちに狂犬病ワクチン接種 |
| Ⅲ | 1カ所以上の皮膚を破る咬傷やひっかき傷 粘膜や傷ついた皮膚を動物に舐められて唾液で汚染 コウモリと接触 |
傷口洗浄し、直ちに狂犬病ワクチン接種 必要時大病院で免疫グロブリン投与 |
●上記カテゴリーⅡ以上は、以前に暴露前の狂犬病ワクチン接種を完了した場合でも、必ずワクチンを注射します。接種日を0日とします。
1)狂犬病ワクチン接種完了者(3年未満);免疫グロブリン投与不要
| ラビピュール®1ml/回 Verorab® 0.5ml/回 |
筋注 |
| 2回接種 | 0、3日 |
2)狂犬病ワクチン接種不完了者又は狂犬病ワクチン完了後3年以上
| ラビピュール®1ml/回 Verorab® 0.5ml/回 |
筋注 |
| 4回Zagreb法 | 0(部位変更し2箇所に1回ずつ、計2回)、7、21日 |
| 5回Essen法 | 0、3、7、14、28日 |
国内ワクチン(ラビピュール®:海外 ChiroRab ®)を使用した場合は、保険適応です。この製剤の接種を受けた場合はラビピュール®でその継続が可能です。カテゴリーⅢ以上は免疫グロブリン投与検討。
日本脳炎(Japanese Encephalitis,Ja-E )は、日本脳炎ウイルスを保有する蚊に刺されることにより起こる重篤な急性脳炎で、後遺症を残すことも多く、死亡率が高い病気です。以前は子供や高齢者に多くみられました。コガタアカイエカ等のヤブ蚊が、感染豚から媒介する。田園地帯や養豚場付近は感染リスクが高いです。 流行地(東アジア、南アジア、東南アジア)へ行く人に接種が検討されます。特に、日本脳炎アジア地域(西:インド 東:パプアニューギニア、北:中国 南:インドネシア・豪州北部]で接種が推奨されます。 媒介蚊の生息域の拡大により、非流行地のオーストラリア方面でも患者の発生があります。ワクチンは2回接種し、約1年後追加接種をします。これが基礎免疫です。基礎免疫完了後は1回の接種で5年間有効な免疫がつくとされています。
ダニ媒介性脳炎(tick-borne encephalitis Encepur、FSME‐immune)は、マダニに咬まれることにより発症します。潜伏後頭痛や発熱や嘔吐等の症状が現れます。
進行すると脳炎症状や後遺症をおこしたり、死に至ることもあります。ウィルスは欧州やロシア等の旧ソ連、日本を含むアジア各国に広く分布しています。特に森林地域は注意です。
例として、欧州や日本でのワイナリーのブドウ畑等、野外で作業をする場合において、マダニに咬まれてします可能性がありますので、ワイナリーまで行ってしまうワイン好きのかたやソムリエさんたちは要注意です。ダニ媒介脳炎ワクチンは任意接種です。
腸チフス(Typhoid)は、サルモネラにより起こる全身の感染症です。1週間以上の高熱がでます。
上下水道の完備していない途上国で水や食物により感染します。予防のための手洗いや予防接種が必要です。国産と輸入ワクチンがあり、国産タイフィムブイアイ®と輸入Typbar®があります。国産に比べ輸入ワクチンの方が、ワクチン型の関係で効果がよいとされ、免疫持続期間も国産3年に比べ、輸入5年以上と長いです。腸チフスと同じように、A型肝炎も水や食事から感染をします。同じ感染経路が考えられ、A型肝炎ワクチンと腸チフスワクチンは、同時に行うことをお勧めします。
病原体は、髄膜炎菌(Neisseria meningitides)です。感染は飛沫感染で、家庭内や集団生活での濃厚接触はハイリスクです。
流行地域はサハラ以南のアフリカ中央部や米国英国等の先進国でも局地的流行があります。侵襲性髄膜炎菌感染症(IMD:Invasive meningococcal disease)は、気づきにくく(はじめは風邪に似ています 発熱や頭痛等)、進行が早く(1-2日で死亡も)、死亡率が高く、後遺症が残る(壊疽、難聴、言語障害、知能障害、痙攣)確率が高いです。WHOはIMDの治療を行わない場合は半分が死亡するとも報告しています。日本のデータでは20%が発症後に死亡するとの報告があります。
髄膜炎菌ワクチンは任意接種です。不活化ワクチンで、国産メンクアッドフィ®(髄膜炎血清型A、C、Y、W-135)と輸入Bexsero®(髄膜炎血清型B型)があります。
ポリオ(急性灰白髄炎;Poliomyelitis)は、ポリオウィルスにより急性麻痺が起こります。感染により、手足に麻痺が起こり一生残存することがあります。呼吸困難になり死亡することもあります。2類感染症です。
ウィルスが人の口に入り、腸で増殖し、便に排泄され、便を介して他の人に感染します。乳幼児だけでなく成人にも感染します。特効薬はありません。ポリオワクチン(不活化)は定期接種です。不活化ポリオウィルスワクチン(IPV Inactivated Poliovirus Vaccine)の接種を推奨します。
黄熱病は、猿や人及び蚊を宿主とします。蚊により媒介される病気です。人が感染すると致命率は高いですが、回復すると終生免疫を残します。現在でもアフリカや南米等で地域的な流行が発生しており、旅行者が罹患することもあります。治療としては対症療法のみであり、ワクチンによる予防が最も重要です。
慶友銀座クリニックでは黄熱ワクチンの接種を行っていません。下記を参照して下さい。
尚、黄熱ワクチン以外のワクチン接種も希望される場合は、黄熱ワクチン接種後27日間は他のワクチンの接種はできません。黄熱ワクチン接種の前に、他のワクチンを接種する必要があります。当クリニックでは、同時接種や輸入ワクチンの使用により、効率よくワクチンを接種できるプランを提案いたします。
渡航国が入国時に黄熱のワクチンの接種の推奨或いは義務付けているかどうかをまず調べてください。
黄熱予防接種要求国のサイト
黄熱ワクチンの接種が義務付けられている場合や推奨されている場合は、即検疫所に電話での予約をしてください。入国10日前には接種を完了する必要があります。
| 機関名 | TEL | 接種日時 |
| 国立国際医療研究センター (東京都新宿区戸山) |
03-3202-1012 | 平日8:30~11:50 13:30~15:50 予約受付時間(平日)8:30~17:00 |
| 東京医科大学病院 (東京都新宿区西新宿) |
03-5339-3137 | 平日9:00~12:00 13:30~16:30 予約受付時間(平日)13:30~16:00 |
| 東京検疫所 (東京港湾合同庁舎8F) |
03-3599-1515 | 毎週火曜(13:00) 予約は出発予定2か月前より 接種は出発予定1か月以内 |
| 横浜検疫所 (横浜第二港湾合同庁舎4F) |
045-201-4456 | 毎週水曜13:00 要予約 予約受付時間(平日)9:00~16:00 |
| 財)日本検疫衛生協会東京診療所 (東京駅八重洲) |
03-3527-9135 | 平日9:00~11:00、13:00~15:30 土曜日9:00~11:00要予約 |
2025年3月1日調べです。必ず電話かサイトで確認してください。
RSウイルス感染症は、急性呼吸器疾患です。乳幼児に多く見られます。最近では高齢者施設での集団発生が報告されています。よって高齢者や慢性肺疾患、慢性心疾患、免疫不全等の基礎疾患を有する成人や高齢者施設に暮らす成人について重症化のリスクが高いとされています。感染経路は飛沫感染・接触感染です。潜伏期間は2~8日間で感染症法では5類感染症です。診断方法は呼吸器分泌物よりRSウイルスを分離同定するか、抗原迅速診断キットにより診断します。治療法は対症療法となります。予防法は、RSウイルス感染症の予防には、重症化リスクの高い新生児や乳児に対してモノクローナル抗体製剤の使用やRSウイルスワクチンの接種が有効です。特にアブリスボ®は高齢者だけでなく、妊婦も対象とするRSウイルスワクチンです。妊婦が接種することで胎盤を通じて赤ちゃんに免疫を与え生後6ヶ月迄のRSウイルス感染を防ぐ効果が期待されます。妊婦24週~36週の妊婦さんに接種します。
標高が高いところは低酸素状態です。
急性高山病(AMS Acute Mountain Sickness)
低酸素にさらされて6-9時間たつと、誰でもAMSになります。通常2300m以上の高所で発症します。
判定基準 頭痛&消化器症状(吐き気・食欲不振)or 疲労・脱力 or めまい・ふらつき
参考)Lake Louise Acute Mountain Sickness Score 2017
<治療>
AMSの疑いの場合は、半日そのままの高度で安静待機し、改善ない場合は下山。頭痛に対してアセトアミノフェン。
<予防>
歩行速度遅く。事前の低酸素訓練。
ダイアモックス?(アセタゾラミド)⇒換気量↑
デキサメタゾン?(アセタゾラミドに副作用がある場合)⇒1日8mg投与(1週間以内)
【重症AMS】
① 高所脳浮腫(HACE High Altitude Cerebral Edema)
高地到達後24~72h後。AMS症状+精神異常・運動失調。
治療は下山(取りあえず8mgデキサメタゾン?投与)ヘリ搬送が予後改善。
② 高所肺浮腫(HAPE High Altitude Pulmonary Edema)
AMSの症状無しに、突然あらわれることがある。最初は運動時の息切れが激しくなり、安静時にも息切れが酷くなる。数分安静にして息切れがなくならない場合は、HAPEを疑う。下山または状態により歩かせてはならない。下山を待つときに、酸素投与やニフェジピン?投与。
●ビタミン成分の注射
高濃度のビタミンC(アスコルビン酸)注射は、メラニン色素を抑制し、コラーゲン・エラスチン等を増やし、セラミドの生成を促し、皮脂の成分を抑え、利尿作用、抗酸化作用もあります。副作用は、点滴痛(局所的な痛み)、利尿作用による口喝、低Ca血症(筋肉の痙攣、痺れ)低血糖症状(めまい 冷や汗 疲労感等:インスリン分泌を行ってしまうことがあるため)、みせかけの高血糖(糖尿病患者で、測定器で高血糖であった時、インスリン投与で低血糖になることあり。VitCのアレルギーは稀(防腐剤によるものが多い)。
参考 点滴療法研究会 東京都品川区上大崎3-11-2-201
VitB1誘導体剤(腸から吸収しやすくしたもの)であるフルスルチアミンには、組織によく移行し、体内で働く形の活性型VitB1を多く産生します。VitB1は神経機能維持の働きとエネルギーの産生作用があります。フルスルチアミンを投与することで、肉体疲労のときの栄養の補給効果及び神経痛・筋肉痛に対する緩和効果があります。このVitB1誘導体剤は、激しい肉体労働等によりVitB1の需要が増大し、食事からの摂取が不十分な際の補給注射で、高濃度のビタミンCとともに静脈注射します。VitB1誘導体剤の注射は、激しい肉体労働等によりVitB1の需要が増大し、食事からの摂取が不十分な際の補給に役立ちます。VitB1誘導体のニンニク臭は本人がほぼ感じるだけです。息が臭い、体臭が臭くなったりすることは少ないといわれています。
高濃度のビタミンC注射もビタミンB1誘導体剤(ニンニク臭有)の成分は主に水溶性ビタミンがほとんどなので、体内にて利用されなかったビタミンは尿として排出されるために、基本的に副作用の心配はありません。他に副作用として注射液の濃度が高いので血管痛と血管炎がおこることがあります。注射時に痛みを感じた場合はスタッフにお声がけ下さい。
治療回数:2~6回
治療期間:1年
●ヒト胎盤(英Placenta プラセンタ)抽出物(胎盤酵素分解物)
症状改善に効果的とされる注射の方法
プラセンタは、胎盤です。医療用医薬品として厚労省より認可のヒト由来の胎盤から抽出されたプラセンタのエキスを注射します。プラセンタには下記の因子を保有しています。EGF(上皮細胞増殖因子:肌のターンオーバーを促進し、肌のきめを整える)・HGF(肝細胞増殖因子:器官再生促進作用がある)・IGF(インスリン様成長因子:生体の発達や成長や老化の抑制作用がある)・FGF(線維芽細胞増殖因子:コラーゲンやヒアルロン酸を増殖させて肌のつややはりをもたらす)・NGF(神経細胞増殖因子:自立神経のバランスを整える)
注射薬での治療を行う場合は、初期療法(最初の1か月~2か月)では週に1回。維持療法では1、2週間に1回のペースで受けていくことが多いです。1回の治療で即効性を感じることはほとんどなく、ある程度継続して治療を受けプラセンタを体内に長く留め、徐々に効果を得ていくことが効果を実感するためのポイントです。
【プラセンタ;未承認機器 医薬品の注意事項】
●医薬品・医療機器等法における承認について
未承認
〔慶友銀座クリニックでプラセンタ治療に使用しているラエンネック®ならびにメルスモン®は、厚生労働省にて医薬品として認可されています。ただ、保険適応として認められているのは慢性肝疾患における肝機能の改善であり、その他を目的とした治療は自由診療となりますので 、ご注意ください 〕
●同一の成分や性能を有する他の国内承認医薬品等の有無: 有り
人胎盤抽出物(プラセンタ)を一般名とする医薬品は日本国内で厚生労働省により承認されておりますが、承認されている効能・効果および用法・用量と当院における使用目的・方法は異なります。
●諸外国における安全性等に係る情報
特定生物由来製品に該当し、製造番号・製造記号、使用した年月日、使用患者氏名、住所などを記録して、20年間保存義務です 。リスクや副作用は、約3.0%に、注射した部位の疼痛や、発赤や、悪寒や発熱や発疹等があります。外国の安全性情報はプラセンタの安全性の確認はラエンネック® ・メルスモン®を含め、人 胎盤での医薬品で 、感染症の報告は国内や海外になし 。
変異 Creutzfeldt Jakob disease 等感染リスクを完全には否定できません 。ラエンネック® ・メルスモン®使用した方は、献血 はしてはいけません 。また、ラエンネック® ・メルスモン® は安全性担保 のため 、以下の方法で 行 って います 。 提供者の海外渡航歴 や、細菌や ウィルス 等の感染症スクリーニング実施 。B型肝炎ウィルス 、C 型肝炎ウィルス及び 、人 免疫不全 ウィルスの検査を通過した原材料を使用して3種類の工程で滅菌処理をしています。最終の製品がB型肝炎ウィルス 、 C 型肝炎ウィルス 、人免疫不全ウィルス 、HTLV 1、パルボウィルス、B19ウィルスの検査で陰性であることを確認した上で 、製品として出荷をしています。
●入手経路の明示
当院で使用しているプラセンタ原液は、国内の販売代理店を経由して入手しております。
●医薬品副作用被害救済制度について
万が一重篤な副作用が出た場合は、国の医薬品副作用被害救済制度の対象外となります。
肝機能改善剤 肝予備能賦活剤としてのヒト胎盤(E.Placenta 読みプラセンタ)抽出物(胎盤酵素分解物の水溶性物質含有)を注射します。国内において正常の分娩で生まれた方の胎盤(英語名Placenta よみ プラセンタ)を使用しつくられました。胎盤(英語名Placenta よみ プラセンタ)の成分には成長に関係する因子が含まれます。細胞における新陳代謝を促して、細胞の増進及び促進を促すことが期待できます。他に各種アミノ酸・各種ビタミンや酵素等が存在して体内の細胞をつくる原料になると考えられています。妊娠で入院したとき、各種感染症(AIDSやB/C型感染症等)がないことを確認した胎盤を用いているので、安全性は確保されたものです。本剤は人間の胎盤より生理的な活性した成分を抽出した物で、本剤の主要な薬理作用は、単一又は物質(数種)に特定することはできないと報告があります。以上により薬物の吸収や分布や代謝や排泄等に関する動態に関係する評価は確立されていません。アレルギー体質の患者には慎重投与です。使用にあたり疾病の治療における本剤の必要性とともに、本剤の製造に際して感染症の伝播防止する為の安全対策が講じられています。ヒト胎盤(英 Placenta 読みプラセンタ)を原材料としていることに由来とする感染症の伝播の危険性を完全には排除することができないということを、患者様に対してよく説明をして、理解をえるように努力するようにとなっています。当院では同意書をとり行っています。本剤には原材料の提供者ひとりひとりに対し渡航歴や既往歴等の問診や血清学的な検査により細菌・ウイルス感染症等のスクリーニング検査を実施後、HBV-DNA HCV-RNA HIV-RNAに対し核酸増幅検査NATを行い適合した国内の満期正常分娩ヒト胎盤を原材料としてつくられています。本剤の製造の過程で行う高圧蒸気処理は各種ウイルスに対し不活化効果を有することが確認されています。製品の試験でHBV-DNA、HIV1-RNA、HCV-RNA、HTLVIDNA及びパルボウィルスB19DNAについてNAT(核酸増幅検査)を行って適合したものであるが、NATの検出限界以下のウイルスが混入している可能性が常に存在し、本剤の投与による感染症の発生の可能性は否定することができないので投与後の経過をよく観察するとなっています。現在まで国内外で本剤の投与においてvCJD変異型のクロイツフェルトヤコブ病が伝播したとの報告はありません。理論的なvCJDなどの伝播のリスクを完全排除ができないので投与の際に患者様への説明を十分に行って治療上の必要性をよく検討して投与することとされています。 尚、胎盤由来成分の注射の経験者は献血は禁止です原料が人由来の臓器である人胎盤エキスであり、vCJDの伝播の理論的なリスクが否定できない為、海外(アイスランド・バチカン等)在住者の献血制限とともに、念のための措置として献血は制限されています(下記参照)。
副作用は注射部位の疼痛、過敏症(発熱や発疹や掻痒感など)、注射部位の硬結、女性型の乳房(因果関係不明)、肝機能障害(AST・ALT↑):頻度不明で肝障害がある場合は投与中止[当院では定期的な肝機能の血液検査を推奨しています」、頻度不明の頭痛。このような症状がある場合は、他の疾患によるものも考えられるが、まずいったん中止するようになっており、当院では行っています。臨床検査値に異常の認められた症例報告はないそうです。重大な副作用としてショックがありますが頻度は不明です。副作用として、「悪寒・悪心・発熱・発赤・発疹」等の反応が起こる場合は、投与を即中止します。注射した部位に疼痛や発赤等の副作用が起こる場合は、半日程度で消えることが多いです。注射液がタンパク質アミノ酸製剤の為、アレルギー反応が起きたり、閉経後の月経再開がみられることも稀にありますが、投与を即中止することにより治ります。
以上より接種部を中心とする定期的なフォローアップと、定期的な血液検査によるスクリーニング[当院では定期的な肝機能の血液検査を推奨しています」、問診(頭痛等の有無)が必要です。以上に対し当院では上記に沿った定期的な医師のチェック及び検査を患者様に推奨し行っています。
(一財)日本胎盤臨床医学会報告文章(HP)東京都中央区築地6-4-5TEL 6264-2991
●アスコルビン酸(ビタミンC)パントテン酸Ca配合剤(般)
〔主成分〕
ビタミンC(アスコルビン酸)と、その働きを助けるパントテン酸(ビタミンB5)
〔作用と効果〕
シナールの最大の特徴は、単なるビタミンCではなく「パントテン酸」が一緒に配合されている点である。
1.ビタミンC(アスコルビン酸)
抗酸化作用:体内のサビ(酸化)を防ぎ、老化や病気の原因となる活性酸素を除去。
メラニン生成の抑制:シミやそばかすの原因となるメラニンの生成を抑える。
コラーゲンの生成促進:皮膚や血管を丈夫にするコラーゲンの生成を助ける。
免疫力のサポート:白血球の働きを助け、ウイルスや細菌に対する抵抗力を高める。
2.パントテン酸(ビタミンB5)
ビタミンCの働きを助け、代謝を促進。皮膚や粘膜の健康維持に関わる。
ストレスに対する抵抗力を高める副腎皮質ホルモンの合成を助ける。
〔使用方法・副作用〕
用法:一日1g~3g経口投与。年齢や症状により適宜増減。
副作用:使用成績調査等の副作用発現頻度が明確となる調査は実施していない。消化器では頻度不明で胃不快感や悪心嘔吐下痢等が現れることあり 臨床検査試験で各種の尿検査で尿糖の検出を妨害することがある 各種の尿試験紙法による尿検査・便潜血検査で偽陰性を呈することあり。
トラネキサム酸は、抗プラスミン作用があります。それにより止血作用や抗炎症作用やメラニン生成抑制効果があります。咽頭炎や肝斑治療に用いられます。副作用は食欲不振や発疹があることがあり、血栓がある方の場合は服用はできません。
●2021年4月17日NHK
東京都の担当者は新型コロナの感染の拡大が続き、感染確認の増加ペースが速まっているとのこと。密を避けましょう
●日本小児科学会
乳幼児のマスクの着用で注意喚起(特に2歳未満の子供)
2020年5月25日
